نیازمندی ها




































































Template By: LoxBlog.Com


 طایفه کاشانی
طایفه کاشانی
 wahab
wahab
 علی ولی نژاد
علی ولی نژاد
 هوشبران جوان 89
هوشبران جوان 89
 آموزش عاشق شدن
آموزش عاشق شدن
 دانشجویان فوریت های پزشکی زابل89
دانشجویان فوریت های پزشکی زابل89
 وبلاگ سرگرمی
وبلاگ سرگرمی
 مسافر
مسافر
 تراختور اف سی
تراختور اف سی
 خلوتگاه من
خلوتگاه من
 همه چی
همه چی
 بلوچ
بلوچ
 بزرگترین وبلاگ تفریحی
بزرگترین وبلاگ تفریحی
 بهترینها
بهترینها
 سایت جامعه ایران ناز
سایت جامعه ایران ناز
 شوری سنج اب اکواریوم
شوری سنج اب اکواریوم
 کمربند چاقویی مخفی
کمربند چاقویی مخفی

![]() تبادل
لینک هوشمند
تبادل
لینک هوشمند
![]()
برای تبادل
لینک ابتدا ما
را با عنوان
نیازمندی ها
و آدرس
niazhayerooz.LoxBlog.ir
لینک
نمایید سپس
مشخصات لینک
خود را در زیر
نوشته . در صورت
وجود لینک ما در
سایت شما
لینکتان به طور
خودکار در سایت
ما قرار میگیرد.



کلیپ سزارین
این کلیپ سزارین می باشد . توصیه می کنم این کلیپ رو حتما دانلود نماید
دانلود کلیپ سزارین در اتاق عمل
 نويسنده : مسعود کاشانی |
تاريخ : شنبه 7 خرداد 1390برچسب:کلیپ سزارین,سزارین, |
نويسنده : مسعود کاشانی |
تاريخ : شنبه 7 خرداد 1390برچسب:کلیپ سزارین,سزارین, |

جراحي معده براي كاهش وزن
به تازگي در امريكا براي درمان افراديكه بطور بيمار گونه اي چاق هستند، از روش جراحي باي پس معده استفاده مي شود به گزارش سي ان ان، افرادي كه شاخص حجم بدنشان بيش از 40 است در واقع بطور بيمارگونه اي چاق هستند اين عدد از فرمول مقايسه وزن و قد به دست مي آيد. البته اين فرمول در مورد افراديكه داراي بدن عضلاني هستند صدق نمي كند افراديكه بطور بيمارگونه چاق هستند معمولا دچار بيماريهاي قلبي، ديابت و انواع بيماريهاي خطرناك مي شوند و در سنين پايين فوت مي كنند چنانچه ورزش و رژيم غذايي در كاهش وزن اين افراد موثر واقع نشود، مي توان با جراحي باي پس معده انان را درمان كرد در اين روش معده به دوبخش تقسيم مي شود بطوريكه قسمت فوقاني به اندازه يك تخم مرغ باشد و سپس يك قسمت از روده را به اين كيسه و انتهاي ديگر اين قسمت به جهاز روده متصل مي شود بدين ترتيب غذايي كه وارد اين كيسه مي شود خيلي سريع تر از قبل احساس پرشدن معده را به فرد منتقل مي كند علاوه بر ان اين جراحي باعث مي شود فرد از خوردن شكر و چربي بيش از اندازه امتناع كند.
 نويسنده : مسعود کاشانی |
تاريخ : جمعه 6 خرداد 1390برچسب:جراحي معده براي كاهش وزن ,کاهش وزن, |
نويسنده : مسعود کاشانی |
تاريخ : جمعه 6 خرداد 1390برچسب:جراحي معده براي كاهش وزن ,کاهش وزن, |

دارویی گیاهی برای درمان زخم و ورم معده
هنگامی که از داروها و قرص های شیمیایی نتیجه ای نمی گیریم ،به داروهای گیاهی رو می آوریم.
برای درمان چشم درد بابونه را در سركه ریخته و بخور دهید.برای تسكین دردهای عضلانی چای بابونه بنوشید جویدن بابونه برای التیام زخم های درمان مفید است.بابونه تب بر و تسكین دهنده درد است و تقویت كننده معده است .
تانن فیتوسترول و همچنین ماده ای تلخ به نام اسید آنته میك است . Anthemine گل های بابونه دارای اسانس روغنی آنته مین.
* یكی از مهمترین خواص بابونه درمان زخم و ورم معده است .این گیاه به آسانی این مرض را درمان می كند و آنهایی كه سالهاست با این مرض دست به گریبان هستند می توانند با استفاده از بابونه سلامتی خود را بازیابند.
*برای درمان زخم معده یك لیوان چای غلیظ بابونه درست كنید (4 قاشق چایخوری بابونه در یك لیوان آبجوش و یا چهار تا چای كیسه ای بابونه در یك قاشق لیوان آب جوش )و در هنگام صبح ناشتا چای را بنوشید و سپس در رختخواب به پشت دراز بكشید و بعد از چهار دقیقه بخوابید و البته بعد از یك ربع ساعت می توانید صبحانه خود را میل كنید.این عمل را به مدت دو هفته ادامه دهید تا زخم و ورم معده به كلی شفا یابد.
* استفاده از این گیاه باعث درمان سردرد و میگرن و همچنین سنگ مثانه را خرد و دفع میكند.
* برای درمان چشم درد بابونه را در سركه ریخته و بخور دهید.
* برای تسكین دردهای عضلانی چای بابونه بنوشید جویدن بابونه برای التیام زخم های درمان مفید است .
* بابونه تب بر و تسكین دهنده درد است و تقویت كننده معده است .
* برای تسكین درد در هنگام دندان درآوردن بچه ها به آنها چای بابونه بدهید.
* برای رفع بی خوابی و داشتن یك خواب آرام و راحت كافیست 10 دقیقه قبل از اینكه به رختخواب بروید یك فنجان چای بابونه بنوشید.
* بابونه درمان كننده بی اشتهایی است و برای رفع ورم روده موثر است .
* چای بابونه درمان كننده كم خونی است.همچنین از بابونه برای رفع كرم معده و روده استفاده كنید.برای تسكین درد چند قطره اسانس بابونه را با یك قاشق روغن بادام مخلوط كرده و روی محل های دردناك بمالید درد را تخفیف می دهد.
* اسانس بابونه مخلوط با روغن بادام برای رفع ناراحتی های پوستی نظیر اگزما كهیر و خارش مفید است .
* همچنین برای رفع گوش درد و سنگینی گوش یك قطره روغن بابونه را در گوش بچكانید.
* روغن بابونه را برای از بین بردن كمردرد درد مفاصل و نقرس روی محل درد بمالید.
* گفتنی است آنهایی كه یائسه شده اند بهتر است همه روزه چای بابونه بنوشند زیرا اختلالات یائسگی را برطرف می كند.
 نويسنده : مسعود کاشانی |
تاريخ : جمعه 6 خرداد 1390برچسب:دارویی گیاهی برای درمان زخم و ورم معده,درمان زخم معده, |
نويسنده : مسعود کاشانی |
تاريخ : جمعه 6 خرداد 1390برچسب:دارویی گیاهی برای درمان زخم و ورم معده,درمان زخم معده, |

معده (Stomach) قسمت گشاد شدهای از دستگاه گوارش است که حد واسط مری و دوازدهه قرار دارد. قسمت اعظم هضم مواد غذایی در معده صورت میگیرد.
اطلاعات اولیه
از لحاظ آناتومی در معده 4 ناحیه قابل تشخیص میباشد. کاردیا (Cardia) در محل اتصال به مری ، فوندوس (fudus) یا طاق معده ، تنه معده (Body) و پیلور (Pylorus) یا بابالمعده که در محل اتصال معده به دوازدهه قرار دارد. حجم معده در حدود 1.5 - 1 لیتر میباشد که در برخی افراد تا 4 لیتر هم افزایش مییابد. مخاط معده دارای چینهایی طولی است که صاف شدن این چینها به انبساط معده کمک میکند.
هنگامی که غذا بلعیده میشود، از راه مری داخل معده میشود و برای مدتی در آنجا باقی میماند. غذا از زمانی که در معده است در معرض فعل و انفعالات فیزیکی و شیمیایی هضم کنندههای معده از جمله حرکات معده و اسید و آنزیمها قرار میگیرد. هنگامی که محتویات معده به صورت یک مایع نسبتا غلیظ درآمد، غذا وارد دوازدهه میشود.
دیواره معده
مشخصات بافت شناسی لایههای چهارگانه دیواره معده به شرح زیر میباشد.
طبقه مخاطی
سلولهای پوششی مخاط معده از نوع منشوری ساده است که با فرو رفتن در عمق آستر ، چالههای معدی را بوجود میآورند. ترشحات غدد گاستریک به عمق این چالهها تخلیه و سپس به سطح معده میرسد. سلولهای پوششی مخاط موکوس خنثی ترشح میکند. موکوس مترشحه بوسیله سلولهای پوششی لایه ضخیمی را در سطح سلولها تشکیل داده و آنها را از اثرات اسید معده محافظت میکند.
آستر مخاط
بافت همبند شلی است حاوی الیاف کلاژن و رتیکولر ، سلولهای لنفاوی و رشتههای عضلانی صاف منشعب از عضلات مخاطی. غدد لولهای ساده یا منشعب معدی نیز در آستر قرار دارند. عضلات مخاطی ، عمقیترین لایه مخاط میباشند که از عضلات صاف حلقوی در داخل و عضلات صاف طولی در خارج تشکیل شدهاند.
طبقه زیر مخاط
در معده بافت همبند فیبر و الاستیکی است شبیه لایه زیر مخاط سایر نواحی لوله گوارش که با پیشروی در زیر طبقه مخاطی باعث پیدایش چینهای طولی میشود.
طبقه عضلانی
در معده متفاوت از سایر قسمت های لوله گوارش بوده و از سه لایه عضلانی به صورت مورب در داخل ، حلقوی در وسط و طولی در خارج تشکیل شده است. عضلات حلقوی در ناحیه پیلور ضخیم شده و اسفنکتر پیلوریک را بوجود میآورد. سطح خارجی معده توسط سروز یا به عبارت دیگر ، لایه احشایی صفاق پوشیده شده است.
غدد معدی
غدد معدی در نایحه کاردیا و پیلور از نوع موکوسی هستند که ترشحات خود را به عمق چالهها میریزند. علاوه بر سلولهای موکوسی ، تعدادی سلول متمایز نشده و سلولهای APUD ترشح کننده گاسترین نیز در دیواره این غدد دیده میشود. قسمت نزدیک به چاله را گردن غده ، انتهای نزدیک به عضلات مخاطی را قاعده و حد فاصل این دو ناحیه را تنه غده مینامند. سلولهای مختلفی که در قسمتهای سهگانه غدد معدی یافت میشوند، عمل ترشح مواد و آنزیمهای مختلف را برای هضم مواد غذایی را انجام میدهند.
انواع سلولهای موجود در غدههای معده
سلولهای موکوس گردن
سلولهایی هستند با شکل نامنظم که در حد فاصل سلولهای جداری یا مرز نشین فشرده شدهاند و با رنگآمیزی به سختی از سلولهای اصلی قابل تشخیص هستند. موکوس مترشحه از این سلولها اسیدی است و از موکوس مترشحه از سلولهای سطحی که خنثی میباشد، متفاوت است.
سلولهای متمایز نشده
این سلولها به عنوان سلولهای ریشهای در اثر تکثیر و تمایز همه سلولهای پوششی معده شامل سلولهای موکوسی ، جداری ، انترو اندوکرین و اصلی را جایگزین میکنند. فعالیت این سلولها در ضمن آسیبهای اپیتلیال افزایش یافته و به التیام سریع زخم کمک میکند. در شرایط عادی سلولهای پوششی معده هر 4 - 3 روز تجدید میگردند.
سلولهای اصلی
این سلولها در تنه و قاعده غدد یافت میشوند. این سلولها دارای سیتوپلاسم بازوفیل بوده و دارای شبکه آندوپلاسمی خشن هستند که مشخصه سلولهای پروتئین ساز است. این سلولها ، آنزیمهای پپسین (برای تجزیه پروتئینها)، لیپاز (برای تجزیه چربیها) و رنین (برای انعقاد شیر) را سنتز و ترشح میکنند.
سلولهای کناری یا مرز نشین
سلولهای اسیدوفیل هستند که در تمام قسمتهای غدد معدی یافت میشوند. این سلولها حاوی تعداد زیادی میتوکندری هستند. سطح سلولها دارای فرورفتگی عمیق و حاوی میکرویلیهای بلند هستند. سلولهای کناری مسئول ترشح اسید معده هستند. میزان ترشح اسید معده توسط اعصاب کولینرژیک ، هورمون گاسترین و هیستامین تحریک میگردد. این سلولها فاکتور داخلی معده را ترشح میکنند که باعث جذب ویتامین B12 میشود. در صورت عدم ترشح این فاکتور، جذب ویتامین B12 مختل شده و سنتز هموگلوبین صورت نمیگیرد و یک نوع کم خونی بوجود میآید.
سلولهای انترو اندوکرین
ترشحات این سلولها از سطح قاعدهای به رگهای خونی منتقل میشود. این سلولها در فوندوس معده ، سروتونین را برای تحریک عضلات جدار معده و روده و در پیلور ، گاسترین را برای تحریک ترشح سلولهای کناری ترشح میکنند.
اعمال و وظایف معده
معده ارگانی است برای تجمع و هضم اولیه مواد غذایی خورده شده. مواد غذایی در معده 4 - 3 ساعت توقف کرده و با ترشحات معده که پس از خوردن غذا به یک لیتر میرسد، مخلوط شده و کیموس نامیده میشود. ضمن تشکیل کیموس معدی ، اسفنکتر کاردیا مانع از برگشت محتویات معده به مری میشود. پس از آماده شدن کیموس معدی ، تحت تاثیر PH اسیدی آن اسفنکتر پیلوریک باز شده و موجب تخلیه محتویات معده به دوازدهه میگردد. به علت اسیدی بودن محتویات معده بروز زخمهای مخاطی در دوازدهه شایع است. از دیگر وظایف معده ترشح آنزیمهای گوارشی ، اسید معده و فاکتور ضد کم خونی است.
بیماریهای معده
زخم معده
به معنی آسیب سلولهای پوششی معده است که اسید معده از آن طریق به بافتهای عمقی نفوذ کرده و باعث زخم شدن معده میشود. یکی از علایم زخم معده ، وجود خون در مدفوع است. یکی از راههای درمان زخم معده ، برداشتن قسمت آسیب دیده معده است.
التهاب یا تورم معده
به التهاب معده ، گاستریت هم گفته میشود. التهاب ممکن است در اثر مسمومیت بوجود بیاید. علایم التهاب معده ، دل درد ، استفراغ و اسهال و گاهی تب است.
سرطان معده
علت سرطان معده معلوم نیست. پولیپ خوشخیم معده و زخم مزمن و طولانی ممکن است به سرطان معده تبدیل گردد. مطمئنترین طریقه تشخیص سرطان معده عکسبرداری و تنها معالجه آن عمل جراحی است.
 نويسنده : مسعود کاشانی |
تاريخ : جمعه 6 خرداد 1390برچسب:معده (Stomach), |
نويسنده : مسعود کاشانی |
تاريخ : جمعه 6 خرداد 1390برچسب:معده (Stomach), |

مقدمه
بینایی مهمترین حس آدمی است زیرا بیش از 80 درصد اطلاعاتی که از محیط اطراف حاصل میآوریم از راه چشم است. چشم انسان اندامی کروی به قطر 5/2 سانتیمتر است که بوسیله تعدادی رباط در حدقه استخوانی آویزان است. شش ماهیچه بیرونی حرکت کرده چشم را به عهده دارند غده اشکی بطور مرتب سطح جلویی چشم را مرطوب نگه میدارد اعصاب و رگهای خونی چشم و بافت چربی و بافت پیوندی قسمتهای دیگر حدقه چشم است پلکها روی چشم را میپوشانند و یک سیستم مجرایی بطور مداوم ترشحات غدد اشکی را به درون حفره بینی میریزد. برخی بیماریهای مهم چشم عبارتند از:
نزدیک بینی
معمولا در اثر زیادی تحدب عدسی ایجاد میشود در این حالت تصویر در جلو شبکیه تشکیل میشود شخص نزدیک بین ، بین اشیای نزدیک را به خوبی میبیند ولی اشیای دور را به وضوح نمیبیند نزدیک بینی را با استفاده از عینکهایی با عدسی مقعر اصلاح میکنند و در این بیماری کره چشم بیش از حد بلند است.
دوربینی
معمولا در اثر کاهش تحدب عدسی پدید میآید در چشم دوربین اشیای دور را به خوبی دیده میشوند ولی اشیای نزدیک به علت اینکه تصویر آنها در پشت شبکیه تشکیل میشود به روشنی دیده نمیشوند دوربینی را با استفاده از عینکهایی با عدسی محدب اصلاح میکنند. در این بیماری کره چشم بیش از حد کوتاه است.
گل مژه
گل مژه التهاب غده چربی کنار مژههای چشم است. برآمدگی قرمز دردناکی در کنار پلک ظاهر و به زودی به جوش چرکین تبدیل می شود. بسیاری از طریق تماس دست یا حوله آلوده با چشم حاصل می آید.
ورم ملتحمه
پرده پیوندی که سطح داخلی پلکها را فرا گرفته است ملتحمه نام دارد این پرده به علت عفونت یا در نتیجه حساسیت قرمز و متورم شده با خارش همراه میشود گاهی ورم ملتحمه در فصل معینی مثلا بهار عود میکند دلیلش آن است که چشم شخص نسبت به بعضی بوها یا دانه گرده گلها حساس است این بیماری که ملتحمه بهاره نام دارد ممکن است سالها ادامه یابد اما بالاخره پس از طی دوره خود بهبود مییابد. ملتحمه عفونی در نتیجه ورود میکروب به پرده ملتحمه پدید میآید. در این صورت دستهای آلوده ، استفاده از حوله افراد دیگر و انتشار ترشحات اشک افراد مبتلا میتوانند میکروب را به چشم انتقال دهند.
شب کوری
وقتی مقدار ویتامین A در شدت در بدن کم میشود عارضهای به نام شب کوری پدید میآید در این حال شخص در نور کم قادر به دیدن نیست زیرا ماده ریتینال کافی در سلولهای استوانهای وجود ندارد.
کورنگی
کورنگی عارضهای است که جنبه ارثی دارد و در آن شخص یک یا چند رنگ ویژه را نمیبیند علت این است که پروتئین موجود در یک یا هر سه نوع مخروطی به درستی عمل نمیکند.
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:, |

جراحی مغز و اعصاب

جراحی مغز و اعصاب یک جراحی فوق تخصصی است که با اعمال جراحی روی دستگاه عصبی بدن سر و کار دارد. اندامها و بخشهای مورد جراحی در این نوع عمل عبارتند از مغز، ساقه مغز، نخاع، شبکه مرکزی و محیطی اعصاب بدن، و همچنین اندامهای پوشانندهٔ این ساختارها.[۱]
این گونه عمل توسط متخصصی به نام جراح مغز و اعصاب انجام میشود.
از جمله جستارهای وابسته به جراحی مغز و اعصاب میتوان این موضوعات را نام برد: فیزیولوژی طبیعی، افزایش فشار داخل جمجمهای، تومورهای مغزی، معاینه بالینی، تروما به سر، سکته مغزی، خونریزی زیر عنکبوتیه، جراحی مغز و اعصاب کودکان، مهرهها، نخاع شوکی، اعصاب محیطی و جمجمهای، عفونت، صرع و درد.[۲]
در اورژانسهای جراحی مغز و اعصاب بیماران با یک یا چند دقیقه دیر رسیدن به بیمارستان بین مرگ و زندگی قرار میگیرند و تشخیص اولیه با پزشک عمومی است در این رابطه بسیار حیاتی است.[۳]
عمل جراحی قاعده جمجمه
جراحی در محل قاعده جمجمه یکی از انواع جراحی مغز و اعصاب است.
این نوع جراحی به علت اینکه تمام رگها و اعصاب ورودی و خروجی به مغز از آن عبور میکند، حساسیت بسیار بالایی دارد و اگر هنگام درآوردن تومور در این محل بیدقتی شود خطرات زیادی از جمله فلج شدن صورت فرد اتفاق میافتد. عمل جراحی در محل قاعده جمجمه یک جراحی میانرشتهای است که با همکاری جراحان گوش و حلق و بینی و جراحان مغز و اعصاب انجام میشود.[۴]
عمل جراحی برای افرادی که دچار تومور در ناحیه قاعده جمجمه هستند یا بیماران تصادفی و برخی از نوزادانی که دچار نقص مادرزادی در محل قاعده جمجمه هستند انجام میشود.[۵]
مجید سمیعی از جراحان اعصاب ایرانی بنیانگذار این نوع عمل جراحی قاعده جمجمه در دنیا است.[۶]
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:جراحی مغز و اعصاب,جراحی,, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:جراحی مغز و اعصاب,جراحی,, |

قلب یک تلمبه عضلانی است که در سینه قرار دارد و بطور مداوم در حال کار کردن و تلمبه زدن است. قلب بطور شبانه روزی خون را به سرتاسر بدن تلمبه میکند. در حدود 100000 بار در روز قلب ضربان میزند. برای اینکه قلب بتواند این کار سنگین را انجام دهد نیاز دارد که توسط شریانهای کرونری ، به عضله خودش هم خونرسانی مناسبی صورت پذیرد.
آناتومی قلب
این عضو مخروطی شکل بصورت کیسهای عضلانی تقریبا در وسط فضای قفسه سینه (کمی متمایل به جلو و طرف چپ) ابتدا در دل اسفنج متراکم و وسیعی مملو از هوا یعنی ریهها پنهان شده و سپس توسط یک قفس استخوانی بسیار سخت اما قابل انعطاف مورد محافظت قرار گرفته است. ابعاد قلب در یک فرد بزرگسال حدود 6x۹x۱۲ سانتیمتر و وزن آن در آقایان حدود 300 و در خانمها حدود 250 گرم (یعنی حدود 0.4 درصد وزن کل بدن) میباشد.
قلب توسط یک دیواره عضلانی عمودی به دو نیمه راست و چپ تقسیم میشود. نیمه راست مربوط به خون سیاهرگی و نیمه چپ مربوط به خون سرخرگی است. هر یک از دو نیمه راست و چپ نیز مجددا بوسیله یک تیغه عضلانی افقی نازکتر به دو حفره فرعی تقسیم میشوند. حفره های بالایی که کوچکتر و نازکتر هستند بنام دهلیز موسوم بوده و دریافت کننده خون میباشند. حفرههای پایینی که بزرگتر و ضخیمترند بطن های قلبی هستند و خون دریافتی را به سایر اعضاء بدن پمپ میکنند. پس قلب متشکل از چهار حفره است: دو حفره کوچک در بالا (دهلیزهای راست و چپ ) و دو حفره بزرگ در پایین (بطنهای راست و چپ).
شریانهای کرونری
شریانهای کرونری از آئورت بیرون میآیند. آئورت ، شریان یا سرخرگ اصلی بدن میباشد که از بطن چپ ، خون را خارج میسازند. شریانهای کرونری از ابتدای آئورت منشا گرفته و بنابراین اولین شریانهایی هستند که خون حاوی اکسیژن زیاد را دریافت میدارند. دو شریان کرونری (چپ وراست ) نسبتا کوچک بوده و هر کدام فقط 3 یا 4 میلیمتر قطر دارند.
این شریانهای کرونری از روی سطح قلب عبور کرده و در پشت قلب به یکدیگر متصل میشوند و تقریبا یک مسیر دایرهای را ایجاد میکنند. وقتی چنین الگویی از رگهای خونی قلب توسط پزشکان قدیم دیده شد، آنها فکر کردند که این شبیه تاج میباشد به همین دلیل کلمه لاتین شریانهای کرونری (Coronary یعنی تاج) را به آنها دادند که امروزه نیز از این کلمه استفاده میشود. از آنجایی که شریانهای کرونری قلب از اهمیت زیادی برخوردار هستند، پزشکان تمام شاخهها و تغییراتی که میتواند در افراد مختلف داشته باشد را شناسایی کردهاند. شریانهای کرونری چپ دارای دو شاخه اصلی میباشد که به آنها اصطلاحا نزولی قدامی و شریان سیرکومفلکس یا چرخشی میگویند و این شریانها نیز به نوبه خود به شاخههای دیگری تقسیم میشوند.
این شریانها ، باعث خونرسانی به قسمت بیشتر عضله بطن چپ میشوند. بطن چپ دارای عضلات بیشتری نسبت به بطن راست میباشد زیرا وظیفه آن ، تلمبه کردن خون به تمام قسمتهای بدن است. شریانهای کرونری راست ، معمولا کوچکتر بوده و قسمت زیرین قلب و بطن راست را خونرسانی میکند . وظیفه بطن راست تلمبه کردن خون به ریهها میباشد. شریانهای کرونری دارای ساختمانی مشابه تمام شریانهای بدن هستند اما فقط در یک چیز با آنها تفاوت دارند که فقط در زمان بین ضربانهای قلب که قلب در حالت ریلکس و استراحت قرار دارد، خون دراین شریانها جریان مییابد.
وقتی عضله قلب منقبض میشود، فشار آن به قدری زیاد میشود که اجازه عبور خون به عضله قلب را نمیدهد، به همین دلیل قلب دارای شبکه موثری از رگهای باریک خونی است که تمام نیازهای غذایی و اکسیژن رسانی آن را به خوبی برآورده میکند. در بیماران کرونری قلب ، شریانهای کرونری تنگ و باریک میشوند و عضلات قلب از رسیدن خون و اکسیژن به اندازه کافی محروم میگردند. (مانند هنگامی که که یک لوله آب به دلایل مختلفی تنگ شود و نتواند به خوبی آبرسانی کند).
در این صورت ، در حالت استراحت ممکن است اشکالی برای فرد ایجاد نشود ،, اما وقتی که قلب مجبور باشد کار بیشتری انجام دهد و مثلا شخص بخواهد چند پله را بالا برود، شریانهای کرونری نمیتوانند بر اساس نیاز اکسیژن این عضلات ، به آنها خون و اکسیژن برسانند و در نتیجه شخص در هنگام بالا رفتن از پلهها دچار درد سینه و آنژین قلبی میگردد. در چنین مواقعی اگر فرد کمی استراحت کند، درد معمولا از بین خواهد رفت. اگر یک شریان کرونری به علت مسدود شدن آن توسط یک لخته خون ، به طور کامل جلوی خونرسانیاش گرفته شود، قسمتی از عضله قلب که دیگر خون به آن نمیرسد، خواهد مرد و این یعنی سکته قلبی.
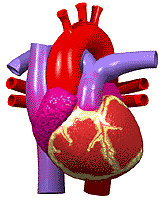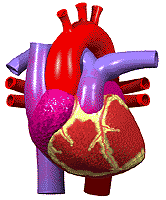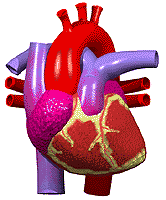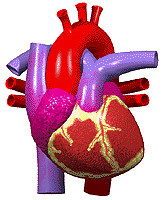
کیفیت این درد بیشتر فشارنده است تا سوزشی یا تیز. بنابراین در کسانی که دچار دردهای سوزشی قلب میشوند (بویژه وقتی اندازه محل درد از حد یک سکه تجاوز نمیکند)، باید به فکر علل دیگری برای درد بود. البته اینگونه دردها نیز ممکن است منشا قلبی داشته باشند ولی نشانه ایسکمی (کاهش خونرسانی بافت قلب) نمیباشند. معمولا دردهای قلبی با فعالیت بدنی و یا تغییر حالات روحی و روانی (از جمله استرسهای ناگهانی) ، سرما ، غذا یا ترکیبی از این عوامل تسریع و تشدید میشود و با استراحت تسکین مییابد. البته بسیاری از حملات با این الگوها هماهنگی ندارد. مدت این دردها نیز از 5 دقیقه تا 30 دقیقه متغیر است. در صورتیکه درد قلبی از نیم ساعت بیشتر به طول بینجامد احتمال سکته قلبی در فرد مبتلا به شدت افزایش مییابد.
محل درد قلبی
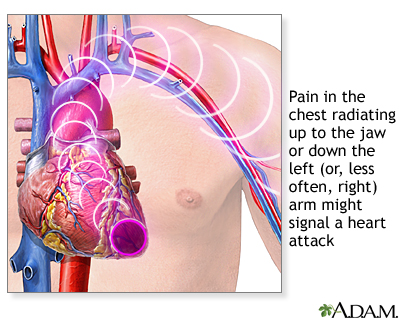
علایم شایع همراه درد قلبی
علل درد قلبی
- گاهی عروق قلبی بتدریج دچار گرفتگی میشوند و حالتی ایجاد میشود که گویی رسوبات خاصی رگ را مسدود میسازند. اگر این انسداد تدریجی از مرز 70% بگذرد، رگهای در حالت فعالیت نمیتوانند تکافوی نیاز قلب را بدهند و فرد دچار درد میشود. به این نوع درد قلبی آنژین پایدار یا دردی که ناشی از مقدار خاصی فعالیت است، میگویند. این افراد دچار تنگی مشخصی از یک ، دو یا سه رگ قلبی هستند و وضعیتشان در طول ماهها و سالها تثبیت شده است.
- رسوبات داخلی رگها که باعث تنگی آنها میشود (و به آنها پلاکهای آترواسکروتیک نیز میگویند) در برخی موارد موجب تشکیل لخته شده و انسداد ناگهانی و کامل سرخرگ قلبی اتفاق میافتد. حال بسته به اینکه این لخته به سرعت رفع شود یا پابرجا بماند فرد را دچار آنژین ناپایدار (که مردم به آن سکته ناقص میگویند) و یا سکته قلبی میکند. در این حالت فرد به طور ناگهان دچار درد قلبی میشود و این درد چندان با استفاده از قرصهای زیر زبانی بهبود نمییابد. در حالت دیگر رگهای قلبی فرد دچار انقباض میشود و درد قلبی خاصی در حالت استراحت یا حتی در خواب برای فرد ایجاد مینماید.
عوامل خطرآفرین قلب
هر کسی ممکن است دچار درد قلبی بشود ولی دردی که توصیف آن بیان شد، بیشتر در کسانی که ریسک فاکتورها یا عوامل خطر ساز تنگیها و انسداد عروق قلبی را داشته باشند بروز پیدا میکند. این عوامل به طور خلاصه عبارتند از: جنس مذکر ، چاقی و وزن بالا ، فشار خون بالا ، چربی خون بالا (بالا بودن سطح کلسترول بد خون، یا پایین بودن سطح کلسترول خوب خون) ، دیابت ، استرس و فشارهای روحی و روانی ، داشتن سابقه خانوادگی بیماری سرخرگهای قلب و سکته قلبی ، رژیم غذایی پر از چربیهای اشباع شده ، نداشتن فعالیت بدنی کافی (بیتحرکی آفت قلب است) و کشیدن سیگار. در گذشتهای نه چندان دور سکته قلبی و دردهای مربوط به قلب بیشتر در افراد مسن و نهایتاً میانسال بروز پیدا میکرد اما امروزه سن بروز چنین دردهایی بسیار پایین آمده و متاسفانه برخی افراد در سنین جوانی درد قلبی و گاه سکته قلبی را تجربه میکنند.
تشخیص
در اورژانس در وهله اول یک نوار قلب از بیمار گرفته میشود. اگر نوار قلب تغییراتی به نفع کاهش خونرسانی قلب داشت، معمولاً فرد در بخش مراقبتهای ویژه قلبی (سیسییو) بستری میشود. در غیر این صورت ، پزشک با توجه به معاینات و شرح حال بیمار تصمیم خواهد گرفت که فرد نیاز به بستری شدن دارد یا خیر.
به هنگام بستری شدن در بیمارستان ، بررسیهای تشخیصی ممکن است شامل نوار قلب ، ((اسکن پرفیوژرن میوکارد (اسکن قلب) اسکن رادیواکتیو با تکنسیم 99)) ، آنژیوگرافی (عکسبرداری از رگها با اشعه ایکس به کمک تزریق ماده حاجب درون آنها) و اندازهگیری آنزیمهایی که از عضله قلب آسیب دیده به درون خون آزاد میشود، باشد.
اقدامات درمانی اولیه
اگر کسی به طور ناگهانی دچار درد قلبی بشود، در هر صورت بهتر است دراز بکشد و فعالیت خود را قطع کند و استراحت مطلق داشته باشد. اگر درد ادامه پیدا کند و منشا گوارشی یا تنفسی نتوان برای آن در نظر گرفت، بهتر است در صورت داشتن قرص زیر زبانی نیتروگلیسیرین یک یا چند عدد از آن تا زمان قطع درد استفاده شود و بیمار به سرعت به اورژانس قلب ارجاع داده شود. اگر هرگونه علامتی از حمله قلبی را دارید، فوراً کمک پزشکی بخواهید. توجه داشته باشید که داروهای حلکننده لخته تنها در ساعات اولیه حمله مؤثر خواهند بود. اگر فردی که دچار حمله قلبی شده است بیهوش است یا دچار ایست قلبی شده و نفس نمیکشد، فوراً تنفس دهان به دهان را شروع کنید. اگر ضربان قلب وجود ندارد، ماساژ قلبی بدهید. تا زمانی که کمک نرسیده باشد عملیات احیا را ادامه دهید.
در مواردی که دردهای قلبی به صورت مزمن در آمده باشد، بیمار با وضعیت خود آشنایی کافی دارد و داروهای لازم را برای کنترل چنین دردهایی در اختیار دارد. و معمولاً نیز چنین دردهایی آنقدر ادامه پیدا نمیکنند که فرد را از ادامه کار بازدارند. فقط لازم است فرد رعایت حال خود را بکند و در صورت بروز درد داروهای اورژانسی خود را استفاده نماید. البته باید به کیفیت یا کمیت درد خود توجه کند و شاید بهتر باشد که به پزشک مراجعه نماید.
-
اکسیژن
-
داروهایی که به سرعت لختههای خون را حل میکنند (باید در عرض 3-1 ساعت از زمان بروز حمله داده شوند).
-
داروهای ضد درد
-
داروهای ضد بینظمی قلب و داروهای ضد آنژین صدری ، مثل مسدودکنندههای بتا آدرنرژیک یا مسدودکنندههای کانال کلسیمی، برای پایدار کردن نامنظمی ضربان قلب
-
داروهای ضد انعقاد برای جلوگیری از تشکیل لخته خون
-
نیتروگلیسیرین برای گشاد کردن سرخرگها و افزایش خونرسانی قلب
-
داروی دیژیتال برای تقویت انقباضات عضله قلب و پایدار کردن ضربان قلب
-
امکان دارد برای به کار انداختن قلب نیاز به تحریک الکتریکی وجود داشته باشد.
-
شاید جراحی (کار گذاشتن دستگاه ضربانساز ، آنژیوپلاستی با بادکنک کوچک ، یا جراحی بایپاس سرخرگهای قلب)
-
حتیالمقدور اجتناب یا کنترل عوامل خطر
-
رژیم غذایی کمچرب (چربی باید کمتر از 20% کل کالری دریافتی را تأمین کند) و پر فیبر
-
وزن خود را در حد مطلوب نگاه دارید.
علل غیر قلبی درد سینه
دردهای دیگری که ممکن است با درد قلبی اشتباه شوند شامل دردهای ناشی از دستگاه تنفسی ، دستگاه گوارشی ، دستگاه عضلانی اسکلتی و حتی پوست هستند. دردهای ریوی با سرفه کردن و تنفس کردن تشدید پیدا میکنند و در صورت پرسش ، فرد سابقه عفونت مجاری تنفسی و ترشح بیش از اندازه مجاری تنفسی را ذکر میکند. کسانی که دچار ترشح بیش از اندازه اسید معده هستند با مشکل خود آشنایی دارند و میدانند که درد آنها بیشتر بعد از مصرف غذاهای تحریک کننده یا نفاخ ایجاد میشود. از سوی دیگر مصرف آنتی اسید و سایر داروهای مشابه درد آنها را تخفیف میدهد. دردهای عضلانی اسکلتی نیز با آسیبهای این اندامها یا سرما خوردن عضلات بین دندهای همراه است. زونا نیز از بیماریهای نسبتاً شایعی است که اگر بر اثر آن درد قفسه سینه بروز پیدا کند، ممکن است پزشک را به اشتباه به سوی دردهای قلبی گمراه کند.
علل کم اهمیت درد سینه
در زنان جوان به ندرت دردهای قلبی منشا ایسکمیک (کاهش خونرسانی) دارند. در این موارد معمولا معاینه و نوار قلب چیز خاصی را نشان نمیدهد. این موارد بیشتر در اثر آشفتگیهای روانی و وجود بیماری خفیف دریچهای به نام پرولاپس دریچه میترال ممکن است ایجاد شده باشد و تجویز آرامبخش یا داروی ایندرال بهترین کمک را به بیمار خواهد کرد. البته اطمینان دادن به بیمار و همراهان او نیز در تخفیف درد ایشان بسیار موثر خواهد بود.
علل اورژانسی درد سینه
حالتهای بسیار خطرناکی نیز گاه موجب درد قلبی میشوند که باید با دقت فراوان آنها را مد نظر داشت. یکی از این حالتها پاره شدن حاد آئورت است که درد سینه و تند شدن تعداد تنفس و نبض را موجب میشود و در صورتی که اقدام فوری به عمل نیاید، بیمار فوت خواهد شد. از علل جدی دیگر غیر از سکته قلبی ، پنوموتوراکس ، پریکاردیت حاد و ... است.
علایم شایع
-
منگی کوتاهمدت، و به دنبال آن غش کردن و از دست دادن هوشیاری
-
نبض لمس نمیشود. تنفس نیز معمولاً متوقف میشود.
-
پوست به رنگ آبی ـ سفید در میآید. مردمک ها نیز گشاد میشوند.
-
تشنج
-
گاهی از دست رفتن کنترل ادرار و مدفوع. غش کردن ساده در نگاه اول ممکن است شبیه ایست قلبی به نظر آید، اما در غش کردن ساده، نبض وجود دارد و تنفس قطع نمیشود.
استرس، دیابت شیرین، مصرف داروهایی مثل: دیژیتال (حتی افزایش خفیف غلظت این داروی قوی در خون میتواند ریتم قلب را دچار اختلال کند.)، ادرارآورها (دیورتیکها) (این داروها میتواند باعث کاهش پتاسیم خون شوند.)، آدرنالین یا هر دارویی که فشار خون را در یک بیمار قلبی افزایش دهد، از جمله داروهایی که جهت سرماخوردگی مورد استفاده قرار میگیرند، و قرصها و اسپریها جهت رفعگرفتگی بینی (ضداحتقانها) و مصرف مواد مخدر، بهخصوص کوکایین و مواد مخدر تزریقی از عوامل افزایشدهنده خطر بیماری هستند.
تشخیص ایست قلبی و تنفسی
جهت اطمینان از ایست تنفسی با مشاهده حرکات تنفسی قفسه سینه میتوان به وجود تنفس در مصدوم پی برد و یا میتوان گوش یا گونه خود را نزدیک دهان وی قرار داد تا صدای تنفس وی را شنیده، یا جریان آن را حس کرد و یا از گرفتن شیشه ساعت یا آینه کوچک جلوی دهان و بینی مصدوم استفاده کرد تا بخارات خارج شده از دهان مصدوم مشخص شود. سپس نبض بیمار بررسی میشود. بهترین محل لمس نبض در بچههای کوچک نبض شریان رانی است که در ناحیه کشاله ران لمس میشود و یا شریان بازویی ؛ و بهترین محل نبض در بچههای بزرگتر (بالای یک سال) و بالغین نبض گردنی است که در ناحیه گردن و کنار غضروف تیروئید قرار دارد. لمس نبض باید با دو انگشت نشانه و میانی صورت گیرد. در صورتی که هیچگونه نبضی احساس نشود و یا مصدوم تنفس خود بخودی نداشته باشد، عملیات احیاء باید انجام شود.
-
در صورت بروز هر یک از مشکلاتی که در قسمت علل ذکر شد، باید فوراً درمان لازم انجام شود.
-
اگر مبتلا به بیماری قلبی هستید، تا حد امکان، اطلاعات خود را در مورد تمام داروهایی که دریافت میدارید، از جمله داروهای بدون نسخه، افزایش دهید.
-
ترتیبی فراهم آورید که اعضای خانواده و دوستان نزدیکتان احیای قلبی ـ ریوی (CPR) را فرا بگیرند.
-
کسانی که در نزدیکی فرد باشند و آموزش لازم در زمینه تشخیص ایست قلبی و انجام احیای قلبی ـ ریوی را دیده باشند، اغلب میتوانند ضربان قلب را باز گردانند. اما نتیجه نهایی به علت زمینهساز ایست قلبی بستگی دارد. به محض بازگشت ضربان قلب، فرد را باید به نزدیکترین مرکز اورژانس انتقال داد. امکان دارد ایست قلبی مجدداً باز گردد.
-
توجه کنید در صورتی که نتوان پمپاژ قلب را در عرض 5-3 دقیقه به راه انداخت، احتمال دارد مرگ یا آسیب دایمی مغز پیش میآید.
-
اقدامات امدادی
پیشگی
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:قلب,درمورد قلب, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:قلب,درمورد قلب, |
 نوع مطلب :
<-CategoryName-> |
نوع مطلب :
<-CategoryName-> |

 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:قلب,درمورد قلب, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:قلب,درمورد قلب, |

تغذیه قلب و گردش خون در بیماری های قلبی

بیماری رگ های قلب(عروق كرونر ) ناشی از رسوب چربی بر دیواره ی عروق قلب است كه با مسدود شدن كامل رگ ، درد و سكته قلبی بروز می كند .
روش های مناسب پیش گیری از بروز بیماری های قلبی :
1 ) پایین نگاه داشتن سطح فشار خون
2 ) دریافت رژیم غذایی كم چربی
3 ) كاهش وزن اضافی
4 ) ترك سیگار
طی تحقیقات اخیر، مهمترین عامل بروز بیماری های قلبی،تغذیه نادرست اعلام شده است .
كسانی كه یك بار دچار سكته های قلبی شده اند یا سابقه خانوادگی سكته دارند باید از مواد زیر كه برای بروز بیماری های قلبی خطرزاست پرهیز كنند .

1 ) روغن های اشباع و كلسترول
روغنهای اشباعشده ،خطر سازترین عامل برای بیماران قلبی و افراد در معرض خطر است.
این روغنها : روغن جامد حیوانی - كره-روغن جامد نباتی و چربی های چسبیده به گوشت هستند كه تا حد امكان باید كمتر مصرف شوند .
*پس خوردن گوشت قرمز فقط 3 بار در هفتهبرای افرادی که دارای چربیخون هستند به میزان كم،مجاز است .
*لبنیات خیلی كم چربی مصرف شود . ماست و شیر 5/1 % چربی
*از خوردن سوسیس و كالباس ، شیرینی های پر چربی و پر خامه ، سس ها و كباب های كوبیده كه پر از چربی است ، آبگوشت پر چربی ، كله پاچه و سیرابی پرهیز كنید .
2 ) نمك
مصرف آن به 4-3 گرم در روز محدود شود . یعنی شما مجاز هستید 2 تا 3 قاشق مربا خوری نمك راروزانه به همراه غذا مصرف كنید .
*نمك را سر سفره نیاورید
*از خوردن تنقلات شور مثل چیپس ، پفك ، خیار شور و شور سبزیجات خود داری كنید .
3 ) كلسترول
در مواد غذایی حیوانی موجود است و بیشترین میزان آن به ترتیب در مغز گوسفند ، جگر مرغ ، كلیه گوسفند،قلب ،امعاء و احشاء و میگو وجود دارد كه مصرف این مواد غذایی باید محدود باشد .
4 ) قندهای ساده
مثل شكر ، قند و شیرینی كمتر مصرف شود .
5 ) تخم مرغ
به 3 عدد در هفته محدود شود .
چه غذاهایی برای بیمار قلبی خوب است:
سبزیجات و میوه ها :که هم دارای ویتامین زیاد و هم فیبر بالا هستند،چربی خون را كاهش می دهند و احتمال ابتلا به سرطان را پائین می آورند.ضمنا به عبور غذا از دستگاه گوارش نیزكمك می كنند . (( جوانه گندم - كلم برگ- كلم قرمز-گل كلم- كلم بروكسل- بروكلی - شلغم- چغندر- اسفناج- مارچوبه- لوبیا سبز و نخود سبز )). هر روز می توانید سالاد مفصل و لذیذی از این مواد غذایی تهیه و میل كنید .
لبنیات كم چربی:تامین كننده كلسیم و پروتئین مورد نیاز فرد بیمار هستند .
نان های سبوس دار:هم حاوی ویتامینB زیاد و هم كاهش دهنده چربی خون هستند مثل نان بربری – نان سنگك و نان جوی سبوس دار.
حبوبات:تامین كننده پروتئین كافی و كم چربی هستند و املاح زیادی دارند .
روغن های مایع:بهترین روغن برای افراد مبتلا به بیماری های قلب و عروق،روغن مایع ذرت و آفتابگردان برای پخت غذا و خصوصا روغن كانولاوروغن زیتون روی سالاداست .
ماهی: بهترین غذا برای بیماران قلبی است و این افراد بایدحداقل هفته ای سه مرتبه غذای دریایی مصرفکنند. طی تحقیقات بسیار ، روغن ماهی ها موجب كاهش چربی های خون می شود و از رسو ب چربی در دیواره عروق جلوگیری می كنند.
قرص های مكمل ویتامینC و كلسیم برای فرد دچار عوارض قلبی مفید است ، همچنینقرص های مكمل ویتامینE و چربی های امگا 3 نیز باید طبق دستور مصرف شود .

رژیم غذایی یك روز برای فرد مبتلا به بیماری قلبی
صبحانه : چای و 2 قاشق مربا خوری شكر + پنیر ( پنیر گوسفندی که چربی بیشتری دارد نباشد) + نان ( 3 تا 4 تكه ) + 1 لیوان شیر كم چربی
ساعت 10 : 1 لیوان آب میوه تازه
ناهار : پلو و مرغ
مرغ پخته با روغن كم ( 1 ران یا 1 سینه كامل)+ 20 قاشق برنج پخته شده با روغن مایع به میزان كم و در كنار مرغ هویج و سیب زمینی پخته + سالاد زیاد به همراه روغن زیتون + 1 كاسه ماست
عصرانه : چای و 1 حبه قند،2 تا 3 عدد میوه
شام : ماهی به صورت كباب شده در فر ( یا با روغن خیلی كم سرخ شده ) به همراه سوپ مرغ دارای سبزیجات زیاد با1 تا 2 تكه نان سبوس دار
قبل از خواب : 1 لیوان شیر ولرم
نكات مهم :
1 ) ورزش های ملایم و پیاده روی به گردش بهتر خون شما و سلامت عروقتان كمك می كند،سعی كنید هر روز پیاده روی و نرمش كنید .
2 ) از استرس های خود بكاهید .
3 ) اگر اضافه وزن دارید حتما به مرور وزنتان را كم كنید .
4 ) سیگار نكشید .
5 ) سعی كنید بیشتر از گیاهان تغذیه كنید . میوه ها ، سبزیجات ، حبوبات و غلات،كلید سلامتی شما هستند .
امیدوارم زندگی شاد و سرشار از سلامتی داشته باشید.
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:تغذیه قلب و گردش خون در بیماری های قلبی,تغذیه قلب, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:تغذیه قلب و گردش خون در بیماری های قلبی,تغذیه قلب, |

معرفی رشته رادیولوژی
معرفی رشته
رادیولوژی یا پرتونگاری عبارت است از عکسبرداری به وسیله دستگاه مخصوص از اعضای درون بدن جهت تشخیص نوع بیماری انجام رادیوگرافی به وسیله اشعه ایکس، کمک موثری در بررسی وضعیت بیماری است.
رشته رادیولوژی یا همان پرتوشناسی علم توضیح و تفسیر یافتههای رادیوگرافیک در ارتباط با علائم و نشانههای کلینیکی بیمار است . راحتتر آن همان اشعه x است که در موقع شکستگی پا یا دست یا … ، خودتان از نزدیک آن را لمس کردهاید.
در حال حاضر این رشته در کنکور سراسری ابتدا در مقطع کاردانی عرضه میشود و سپس میتوان از سطح لیسانس تا دکتری ادامه تحصیل داد. جزء شرائط اولیه انتخاب این رشته ، آمادگی کافی جسمی و روحی و موفقیت در دروس فیزیک، فیزیولوژی، آناتومی میباشد.
رادیولوژیست با تهیه عکسهای مخصوص از قسمتهای مختلف بدن بیمار به پزشک کمک کند تا بدون خطا و به راحتی محل آسیبدیدگی و علت مشکل را پیدا کند.
برخی از روشهای رادیوگرافی به شرح زیر است :
۱ ـ عکسهای رادیوگرافی که سایههای مختلف در نتیجه عبور اشعه از جسم ایجاد میشود.
۲ ـ تومو گرافی (تصویر نگاری مقطعی)
۳ ـ سی تی اسکن (توموگرافی کامپیوتری)
۴ ـ اولتراسونوگرافی (استفاده از امواج صوتی با فرکانس ۶۰ کیلوهرتز تا ۱۰ مگا هرتز)
۵ ـ ایزوتوپ اسکن (استفاده از مواد رادیو اکتیو ـ اشعه گاما)
۶ ـ MRI استفاده از رزنانس میدانهای مغناطیس
* مقاطع تحصیلی و گرایشهای رادیولوژی :
این رشته در مقطع کاردانی و کارشناسی ناپیوسته و کارشناسی ارشد در کشور ارائه میگردد. داوطلبان در کشورمان ابتدا در مقطع کاردانی پذیرفته میشوند و بعد از فارغ التحصیلی میتوانند در مقطع کارشناسی و بعد از آن در مقطع کارشناسی ارشد شرکت نمایند.
فارغ التحصیلان این رشته پس از گذراندن دوره کارشناسی در صورت تمایل میتوانند در رشتههای فیزیک پزشکی و علوم تشریحی (آناتومی) نیز ادامه تحصیل دهند.
* فرصتهای شغلی و محلهای کار و بازار کار :
فارغ التحصیلان این رشته در مؤسسات تصویر نگاری (رادیو لوژی، ایزوتوپ، سی تی اسکن، MRI) و همچنین در بیمارستانها در بخشهای فوق الذکر فعالیت میکنند.
گروهی از فارغ التحصیلان نیز به عنوان بازرسین کار با اشعه ایکس در سازمان انرژی اتمی و دانشگاههای علوم پزشکی کشور مشغول به کار هستند.
فارغ التحصیلان دوره کارشناسی این رشته با توجه به آموزش روشهای پیشرفته و تخصصی قادرند با همکاری متخصص رادیولوژی امور تخصصی رادیولوژی را انجام دهند.
همچنین قادرند در بخشهای رادیوتراپی و پزشکی هستهای نیز خدمات درمانی و تشخیص را زیر نظر متخصص ارائه دهند.
تعدادی دیگر از فعالیت های فارغ التحصیلان این رشته :
- انجام رادیوگرافی براساس تکنیکهای مربوط (وضعیت دادن به بیمار)
- انجام رادیوگرافی با ماده حاجب زیر نظر متخصص رادیولوژی.
- ظهور و ثبت کلیشههای رادیوگرافی.
- کنترل حسن انجام رادیوگرافی انجام شده.
- بایگانی و حفاظت عکسهای رادیولوژی بر طبق استانداردها.
- رعایت کلیه استانداردها به منظور حفاظت بیمار و متصدی رادیوگرافی.
فارغالتحصیلان دوره کارشناسی این رشته با توجه به آموزش روشهای پیشرفته و تخصصی قادرند با همکاری متخصص رادیولوژی، امر تخصصی رادیولوژی را انجام دهند.
همچنین قادرند در بخشهای رادیوتراپی و پزشکی هستهای نیز خدمات درمانی و تشخیص را زیر نظر متخصصین انجام دهند.
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:معرفی رشته رادیولوژی,رشته رادیولوژی,رادیولوژی, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:معرفی رشته رادیولوژی,رشته رادیولوژی,رادیولوژی, |

دید کلی
رادیولوژی پزشکی بر حسب این که از چه عاملی در آن استفاده میشود به دو رشته تخصصی بزرگ تقسیم میشود: یکی پزشکی هستهای که اساس کار آنها روی مواد رادیواکتیو است و دیگری رادیولوژی که مبنایی روی اشعه ایکس و ویژگیهای گوناگون آن دارد. ما در اینجا تنها درباره رادیولوژی واقعی یعنی آنچه که با استفاده از پرتو ایکس یا رنتگن به اشکال گوناگون برای تشخیص و درمان در پزشکی ، انجام میگیرد صحبت میکنیم.
رادیولوژی پزشکی واقعی یا رنتگنولوژی به دو بخش رادیولوژی تشخیصی و رادیولوژی درمانی تفسیم بندی میشود. رادیولوژی تشخیصی شامل فلوئوروسکوپی ، رادیوگرافی و توموگرافی کامپیوتری میباشد. رادیولوژی درمانی درباره دستگاههای رادیوتراپی ، مقادیر درمانی در تابش پرتوها و حساسیت بافتی در برابر پرتوها ، بحث میکند.
 |
تاریخچه کشف اشعه ایکس
در سال 1895 ، درخشش کوتاه صفحه فسفرسانتی که در گوشهای از آزمایشگاه نیمه تاریک بررسی اشعه کاتدیک قرار داشت، ذهن آماده و خلاق رنتگن که در آن زمان استاد فیزیک بود، متوجه پرتوهای تازهای نمود که از حباب شیشهای لامپهای کاتودیک بیرون زده و بی آنکه به چشم دیده شود به اطراف پراکنده میشوند. آن چه مایه شگفتی رنتگسن شده بود، نفوذ این پرتوها از دیواره شیشهای لامپ به بیرون و تأثیر آن روی صفحه فاوئورسانت در گوشهای نسبتا دور از لامپ در آزمایشگاه بود. رنتگن به بررسیهای خود درباره کشف تازه که آن پرتو ایکس نامید (بخاطر فروتنی) ، ادامه داد. بعدها این اشعه رنتگن نامیده شد.
دستگاههای رادیولوژی
- اشعه ایکس یا رنتگن در طبیعت زیاد وجود ندارد و برای کاربرد پزشکی ، این پرتوها باید بوسیله لامپهایی که برای این منظور ساخته شدهاند تولید شود. در لامپ مولد اشعه ایکس که ظاهری شبیه لامپهای کاتودیک دارد، با بمباران الکترونی قطعه فلز مقاوم و کوچکی که از جنس تنگتن در قطبی از لامپ به نام کانون قرار گرفته ، ترازهای انرژی الکتریکی در این فلز بهم میخورد و انرژی ناشی از جابجایی الکترونها به صورت اشعه ایکس بیرون میآید. الکترونهایی که استفاده میشوند از سیم پیچ کوچکی در قطب منفی لامپ تولید میشوند و با استفاده از خلاء درون لامپ و تحت تأثیر اختلاف پتانسیل که از یک ژنراتور تولید می شود، به کانون لامپ برخورد میکنند.
- شکل کلی دستگاههای رادیولوژی بسته به اینکه به چه منظوری (تشخیصی یا درمانی) ساخته شده باشند، فرق میکند. ولی بطور کلی در یک دستگاه رادیولوژی عمومی لامپ تولید کننده اشعه ایکس با بازویی به پایهای که میتواند در مسیرهای مختلف حرکت کند وصل شده تا بتوان اشعه ایکس را بطور دلخواه در جهات متفاوت متمرکز نمود. در این دستگاهها گذشته از امکاناتی که برای پرتو درمانی و یا تابش پرتوها برای عکسبرداریها فراهم شده است، گاهی وسایلی نیز برای رؤیت همزمان تصویر قسمتی از بدن که مورد تابش اشعه قرار گرفته ، استفاده میشود.
رادیولوژی تشخیصی
فلوئوروسکوپی
ساده ترین روش رادیولوژی است، زیرا برای انجام آن نیازی به فیلم و تاریکخانه و ... نیست و با قرار دادن بیمار در پشت دستگاهی که به فلوئوروسکوپ مجهز است، میتوان در عرض چند دقیقه قسمت مورد نظر بدن را بررسی کرد. در مقایسه با رادیوگرافی در فلوئوروسکوپی بیمار تشعشع بیشتری دریافت میکند و این عامل محدود کننده این تکنیک است. از این روش برای بررسی حرکات عضوی مانند ضربان قلب ، حرکات تنفسی ریه و دیافراگم و یا بررسی تغییر محل مایعات جنبی و پریکاردی استفاده میشود.
 |
رادیوگرافی
در رادیوگرافی با تنظیم شرایط الکتریکی تابش پرتو رنتگن و قرار دادن فیلمی در مسیر خروج پرتوها و در عین حال بکار بستن وسایل فرعی برای جمع و جور نمودن تابش میتوان از حالات سلامت و یا مرضی قسمتی از بدن مدرک مطمئنی برای مطالعه در دست داشت. منظور از عکس یا رادیوگرافی ساده ، عکسی است که بدون کاربرد یک ماده خارجی به بدن گرفته میشود. در این روش ، تفکیک حدود اعضاء از یکدیگر مشکل خواهد بود. در رادیوگرافی با مواد کنتراست ، با وارد نمودن مواد خارجی به بدن که نسبت به بافتهای نرم تراکم متفاوتی داشته باشند، رنگ یکنواخت آن قسمت را بهم زده و تمایز رنگها حاصل میشود.
رادیوگرافی با مواد کنتراسی دارای تکنیکهای جداگانه و بکار بردن مواد مختلف برای بررسی اندامهای مختلف بدن میباشد. یکی از این روشها آنژیو کاردیوگرافی است که با تفریق مواد کنتراست به درون قلب از راه لولههای باریک که از رگهای مختلف بدن وارد شده به حفرات معینی از قلب میرسند. رادیوگرافی از مراحل مختلف ضربان قلب به عمل آمده و امکان بررسی حفرات درونی قلب و دریچهها فراهم میشود.
تکنیکهای ویژه رادیولوژی تشخیصی
سریوگرافی و سینماتوگرافی
با نصب دوربینهای سینمایی روی دستگاههای فلوئوروسکوپی و یا رادیوگرافی میتوان عکسهای ردیفی جالبی تهیه کرد و بعد آنها را به طریق سینمایی با پروژکتور نمایش داد. این تکنیک در بررسی اعضاء متحرک مانند ضربان قلب ، کار معده و ... استفاده میشود.
ماموگرافی
این دستگاهها طوری ساخته شدهاند که کانون بسیار کوچکی در لامپ مولد اشعه ایکس دارند و گاهی نوع مخصوصی نیز از فیلم رادیولوژی در آنها بکار میرود، تا اینکه تصویر رادیوگرافی تهیه شده از بافت نرم پستان آنقدر دقیق باشد تا بتوان جزئیات را تشخیص داد.
زیرو رادیوگرافی
این روش بکار گرفتن زیراکس در رادیوگرافی است. در این تکنیک به جای فیلم رادیولوژی از صفحات سلنیومی زیراکس استفاده میشود. تفاوت این روش با رادیوگرافی معمولی در این است که ، اینجا از انرژی پرتوهای خروجی اشعه ایکس از بدن برای تغییرت بار الکتریکی نقاط مختلف سلنیومی استفاده میشود.
توموگرافی
در دستگاههای توموگرافی جور شده است، در مواقع رادیوگرافی لامپ اشعه ایکس و فیلم را در جهات مختلف حرکت میدهد و در رادیوگرافیهای بدست آمده ، تنها تصویر سطحی که همسطح با محور چرخش لامپ و فیلم قرار گرفته ، واضح میافتد و تصاویر لایههای مجاور محور میشود و تا حد زیادی از بین میرود.
توموگرافی کامپیوتری
مبنای این روش بر اندازه گیری مستقیم بقایای انرژی یک رشته پرتو رنتگن ، پس از عبور آن از قسمتی از بدن است. در اینجا یک اندازه گیری حساس (Detector) میزان انرژی باقیمانده را حساب کرده به کامپیوتر میدهد و کامپیوتر برای تمام نقاطی از بدن که در مسیر عبور پرتو ایکس قرار گرفته اند، عدد جذبی را حساب میکند. عکسی که از این دستگاههای سی تی اسکن بدست میآید مثل یک برش تشریحی عرضی از بدن است که در آن تمامی قسمتها را میتوان بخوبی بررسی کرد.
رادیولوژی درمانی
اثر یونسازی پرتوهای رنتگن تنها یک پدیده فیزیکی نبوده ، بلکه با به هم زدن ساختار عادی اتمهای مواد متشکله بدن منجر به پیدایش آثار بیولوژیک مهم نیز میشود. پرتو رنتگن و بطور کلی پرتوهای یونساز را میتوان به شمشیر دو لبه تشبیه کرد که هر دو لبه آن تیز است، در عین حال که سرطان را درمان میکند، خود ممکن است عامل سرطانزا باشد و آنچه که در این میان مهم است، این است که از لبه تیز این شمشیر بایستی برای از بین بردن سرطان استفاده کرد، بی آنکه خود را در معرض برش به تیز مقابل آن یعنی عامل سرطانزایی قرار داد.
 |
دستگاههای رادیوتراپی
هسته اصلی این دستگاهها نیز لامپ مولد پرتو ایکس است و بسته به نیروی تولید شده از این لامپها (ولتاژ) میتوان روی توانایی نفوذ پرتوهای رنتگن در بدن حساب کرد.
- دستگاههای ولتاژ پایین ، برای درمان قسمتهای سطحی بدن مانند عوارض مختلف پوستی و یا سرطانزایی پوستی.
- دستگاههای با ولتاژ متوسط مثلا 350 - 200 کیلو ولت که میتوانند به بافتهای زیر جلدی و اعضاء داخلی نفوذ کنند.
- دستگاههای با ولتاژ بالا که بسیار دقیقتر از دستگاههای با ولتاژ متوسط عمل میکنند.
مقادیر درمانی در تابش پرتوها
نظر به اینکه در پرتو درمانی میزان پرتوهای تابنده از نظر ارزیابی زیستی در سلولها و برآورد نتایج درمانی اهمیت زیادی دارد، برای تعیین مقادیر اشعه ، واحدهایی منظور شده است: واحد تابشی پرتو ایکس R نامیده میشود که عبارت است از مقدار تشعشعی که بتواند در یک سانتیمتر مکعب هوا در اثر یونیزاسیون یک واحد الکتریسته ساکن بوجود بیاورد. در رادیوتراپی واحد دیگری به نام RNA منظور شده که مقدار تشعشع جذب شده در هر گرم از مواد سازنده بدن است.
- مقادیر ضعیف اشعه در حدود R 100 آثار سطحیدار و سبب برافروختگی پوست و یا تغییر رنگدانهای میشود.
- مقادیر متوسط اشعه حدود R 400 - 300 بیشر به اعماق پوست نفوذ کرده و سبب تغییرات در غدد عروقی و چربی شده باعث ریزش مو میشوند.
- مقادیر بالاتر از R 500 بیشتر آثار عمقی دارند. از این ارقام برای مقاصد درمانی و از بین بردن تومورها استفاده میشود.
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:رادیولوژی پزشکی , |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 22 ارديبهشت 1390برچسب:رادیولوژی پزشکی , |

عفونت های دستگاه ادراری تناسلی(2)
سرویسیت(عفونت دهانه رحم)
علت:سرویکس دو بخش دارد.اکتو سرویکس و اندو سرویکس
کاندیا،تریکونا و هرپس باعث التهاب اکتو سرویکس می شوند.
نایسریا گنوره و کلامیدیا تراکوماتیس باعث التهاب اندو سرویکس می شوند.
علایم بیماری:
ترشح چرکی سبز یا زرد رنگ
(بعد از برداشتن ترشحات اکتو سرویکس با یک سوآب بزرگ ،یک سواب پنبه ای در داخل مجرای اندو سرویکس قرار گرفته و موکوس سرویکس مشاهده می شود تا تشخیص رنگ زرد یا سبز موکوس امکان پذیر شود.)
ناحیه اکتوپی (اپی تلیوم غده ای)شکننده است و به اسانی خونریزی می کند.
سرویکس ملتهب،قرمز و شکننده
لکه بینی یا خونریزی بعد از نزدیکی یا بعد از دوش واژینال
دیس پارونی
تکرر ادرار
سوزش ادرار
درمان اندو سرویسیت ناشی از کلامیدیا تراکوماتیس
Cap Doxycycline 100 mg
دو بار در روز به مدت یک هفته
یا
Cap Azithromycin 250 mg
1گرم به صورت تک دوز
یا
Tab Ofloxacin 300 mg
دو بار در روز به مدت یک هفته
کلامیدیا دربارداری
اکثر خانم های باردار دچار عفونت تحت بالینی یا بدون علامت کلامیدیا هستند.
انتقال کلامیدیا از مادر به نوزاد باعث کونژکتیوتیت و پنومونی نوزادی می شود.
عوارض ابتلا به کلامیدا در بارداری:
اورتریت
سرویسیت مخاطی چرکی
آرتریت چرکی
سالپنزیت حاد
سندرم اورترال حاد
پری هپاتیت
کونژکتیوتیت
درمان کلامیدیا در دوران بارداری
1-Tab Erythromycin 400 mg
4 بار در روز به مدت 2 هفته
با یک لیوان آب 1-2ساعت قبل از غذا
2-Cap Amoxicillin 500mg
3بار در روز به مدت 7-10روز
درمان اندوسرویسیت ناشی از نایسریا گنوره:
Tab Ofloxacin 400 mg
تک دوز
یا
Amp Ceftriaxone 250IM
تک دوز
یا
Tab Cefixime 400 mg
تک دوز
یا
Tab Ciprofloxacine 500 mg
تک دوز
یا
Tab Doxycycline 100mg
دوبار در روز به مدت 1هفته
گنوره در بارداری
عوامل خطر ابتلا به گنوره در حاملگی:
مجرد بودن
نوجوان بودن
فقدان مراقبت های دوران بارداری
ابتلا به سایر بیماری های مقاربتی
سوءمصرف دارویی
فقر
تست غربالگری گنوره در اولین ویزیت پره ناتال و قبل از سقط القایی انجام می شود.
کشت باید در هفته 28تکرار شود.
عوارض ابتلا به گنوره در حاملگی:
در صورت صعود عفونت سرویکس به قسمت های فوقانی دستگاه تناسلی،سالپنژیت ایجاد می شود.
آرتریت
آرترالژی
تنوسینوویت
ضایعات پوستی(پتشی یا پوستول)
افزایش احتمال زایمان زودرس،کوریوآمینوتیت،پارگی پره ترم پرده ها و عفونت بعد از زایمان)
درمان اندوسرویسیت ناشی از نایسریا گنوره بدون عارضه در خانم های باردار:
Tab Erythromycin 400 mg
4 بار در روز به مدت 2 هفته
(در دوران بارداری به جای داکسی سایکلین،از اریترومایسین در درمان سرویسیت استفاده می شود.
توجه:همراهی کلامیدیا با گنوره زیاد است.لذا در موارد درمان عفونت گنوکوکی ،درمان مناسب کلامیدیا هم باید انجام شود.
Amp Ceftriaxone 250mgIV
تک دوز
Tab Cefixime 400 mg IM
تک دوز
درمان عفونت منتشر گنوکوکی درخانم های باردار:
Amp Ceftriaxone 1g IV-IM
هر 24 ساعت
در اندوکاردیت گنوکوکی درمان باید حداقل 4هفته ادامه یابد.
در مننژیت گنوکوکی درمان باید حداقل 10-14 روز ادامه یابد.
پیشگیری از عفونت چشمی در نوزاد:
Amp Ceftriaxone 25-50mg/kg IV-IM
نوزاد باید 24 ساعت بستری شود.
بیماری التهابی لگن
عامل:نایسریا گنوره و کلامیدیا تراکوماتیس
علایم:
درد لگن(درد قسمت پایین شکم)
ترشح واژینال بیش از حد
منوراژی
متروراژی
تب-لرز
علایم ادراری
بروز حساسیت در هنگام تحریک سرویکس(که به التهاب صفاقی دلالت دارد)-حساسیت آدنکس
حساسیت اعضای لگنی(چه حساسیت رحم به تنهایی و چه حساسیت رحم توام با حساسیت آدنکس ها
درمان در موارد غیر بستری(درمان سرپایی)
رژیم اول
Tab Doxycycline 100 mg
دوبار در روز به مدت دو هفته
2-Amp Ceftriaxone 250 mg IM
تک دوز
3-Tab Metronidazole 250 mg
500 میلی گرم دو بار در روز به مدت دو هفته
رژیم دوم:
1-
Tab Ofloxacin 400 mg
دو بار در روز به مدت دو هفته
2- Tab Metronidazole 250 mg
500 میلی گرم دو بار در روز به مدت یک هفته
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

درمان مشکلات شایع در دوران بعد از زایمان
تب پستانی
علایم:
اتساع پستان
سفت و ندولر شدن پستان در 24 ساعت اول بعد از زایمان
تب
علت:پر خونی و تورم پستان
درمان:
استفاده از کیسه یخ
مصرف داروهای ضد درد
استفاده از شیر دوش یا تخلیه شیر با دست
زخم نوک پستان(شقاق)
راهکارها:
تمام آرئول(هاله قهوه ای رنگ اطراف پستان)را در داخل دهان نوزاد بگذارد.نه فقط نوک پستان را.شیر
دهی را با پستان سالم شروع کند.تا قبل از حرکت نوزاد به سمت پستانی که زخم دارد خروج شیر شروع
شود.پستان را مکررا از طریق مکیدن نوزاد تخلیه کند .در صورت درد شدید تخلیه با شیر دوش انجام
شود.
بعد از شیر دهی از کشیده شدن نوک سینه توسط نوزاد جلوگیری کند. حداقل به مدت 10 دقیقه سینه
هایش را در معرض هوا بگذارد تا خشک شود و سپس آن را در معرض حرارت خشک قرار دهد.استفاده از
سشوار ،با کمترین درجه حرارت یا چراغ مطالعه با لامپ 40 وات از فاصله 45 سانتی متری 2-3 بار در روز
و هر بار به مدت 20 دقیقه
اگرنوک پستان خیلی حساس شده باشد بلافاصله قبل از شیر دهی(2-3دقیقه قبل) روی آن قطعات یخ
بگذارد.
نوک سینه را از بزاق نوزاد با یک پارچه نخی باز کند.
به مدت 5-7 دقیقه از سینه ای که زخم است شیر بدهد.
اگر با استفاده از محافظ نیپل و داروهای موضعی شقاق(زخم )برطرف نشد نباید به نوزاد اجازه داد از
سینه مبتلا شیر بخورد و باید سینه را بدوشد و شیر را تخلیه کند.
1-Tab Vit E100iu
یک قرص در روز
احتقان پستان
علایم:تب خفیف و گذرا
گرمی و سفتی و قرمزی و حساس بودن هر دو پستان
راهکارها:گذاشتن یک پارچه گرم و خیس روی سینه یا گرفتن دوش آب گرم و سپس ماساژسینه
(ماساژمجاری متورم به سمت نوک سینه با نوک انگشتان)بعد از ماساژشیر جریان می یابد.قبل از شیر
دهی باید مقداری شیر بدوشد و دور بریزد و سپس به نوزاد شیر دهد. ابتدا از سینه مبتلا به نوزاد شیر
داد.
بعد از شیر دهی می توان از کمپرس سرد استفاده کرد.برای کاهش درد می توان از:
1-Tab Acetaminophen 325-500 mg
1-2 قرص هر 4-6 ساعت
استفاده کرد.
ماستیت
عفونت پارانشیمی غدد پستان
علایم:تورم،قرمزی ،گرمی و درد یک طرفه سینه
تب بیش از 38 درجه،لرز
ضعف عمومی ، افزایش تعداد نبض
علایم ماستیت به ندرت قبل از هفته اول رخ می دهد.
به عنوان یک قانون،علایم ماستیت تا هفته 3-4بعد از زایمان رخ نمی دهند.
راهکارها:
1-Tab Acetaminophen 325-500 mg
1-2 قرص هر 4-6 ساعت(در صورت درد)
2-Tab Cephalexin 500mg
هر 6 ساعت به مدت 7-10 روز
Tab Erythromycin 400mg
یک قرص هر 6 ساعت به مدت 10-14 روز
( در صورت حساسیت به پنی سیلین)
توجه:معمولا2 روز بعد از شروع درمان،علایم برطرف می شود.
شیردهی از پستان ادامه می یابد.
آبسه پستان
علایم:وجود توده ای مواج و دردناک در پستان یا برطرف نشدن تب در عرض 2-3 روز
گرمی و قرمزی پستان
تب و لرز
تشخیص:سونوگرافی به تشخیص آبسه کمک می کند.
راهکارها:شیردهی نباید از سینه مبتلا انجام شود.
تا برطرف شدن عفونت مادر باید مرتبا سینه مبتلا را تخلیه کند.
درناژ(تخلیه آبسه)با جراحی لازم است(که مستلزم بیهوشی عمومی است)یا آسپیراسیون سوزنی با
هدایت سونوگرافی با استفاده از بی حسی موضعی
1-Tab Acetaminophen 325-500 mg
1-2 قرص هر 4-6 ساعت
2-Tab Cephalexin 500mg
یک قرص هر 6 ساعت به مدت دو هفته
جلوگیری از ترشح فیزیولوژیک شیر بعد از زایمان
استفاده از کرست بسیار سفت و محکم یا بستن سینه ها تا زمانی که مجددا نرم شوند(حداقل تا 72
ساعت بعد از زایمان)
خودداری از تحریک سینه و قرار دادن نوک سینه در معرض گرما،ماساژ یا پمپاژ سینه جهت تخلیه شیر
گذاشت پک های یخ روی سینه
تندرنس سینه حدود 4-6 روز بعد از اقدامات فوق کاهش خواهد یافت.برگشت کامل سینه ها به وضعیت
اولیه یک ماه طول می کشد.
Tab Bromocriptine 2/5 mg
یک قرص 2-3 بار در روز همراه شیر یا غذا به مدت دو هفته(بیش از سه هفته نباید مصرف شود)
نشت شیر،تورم و احتقان پستان در روزهای 3-5 بعد از زایمان به حداکثر می رسد.
ممکن است برای کاهش ناراحتی ،کمپرس یخ و تجویز داروهای خوراکی ضد درد به مدت 12-24ساعت
ضرورت پیدا کند.
افزایش ترشح شیر بعد از زایمان
Drop shirafza 30 ml
روزی 3 بار و هر بار 20-30 قطره در یک فنجان آب سرد با کمی قند بعد از غذا
ترموبوفلبیت
علایم:
درد و ورم یک طرفه ساق و ران
کاهش نبض اندام
سردی و رنگ پریدگی اندام
کبودی اندام
راهکارها:
بی حرکت نگه داشتن عضو مبتلا
ارجاع فوری
1-Serum Dextrose 5 درصد1 lit
2-Amp Heporin 5000 iu IV
3-Tb Acetaminophen 325-500 mg
1-2 قرص هر 4-6 ساعت
متریت،آبسه لگنی،پیلونفریت
علایم:
ترشحات واژینال بد بو
رحم بزرگتر از حد طبیعی
تب و لرز
درد شکم
تندرس و ریباند شکم و پهلوها
سابقه پارگی طولانی مدت کیسه آب یا دستکاری بارداری(مثلا کوراژ)
1-Serum Sodium Chloride 9 1 lit
حداقل 323 قطره در دقیقه
2-Amp Ampicillin 2 g IV
3-Amp Gentamicin 80 mg IM
4-ارجاع فوری
شکم حاد
علایم:
تندرس و ریباند شکم یا پهلوها
تهوع و استفراغ
1-Serum قندی نمکی 1 lit
حداکثر 32 قطره در دقیقه
2-Amp Ampicillin 2 g IV
3-Amp Gentamicin 80 mg IM
4-ارجاع فوری
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

زخم های ناحیه تناسلی
سفلیس
زخم سفلیس صاف و اندروه و قاعده ای صاف دارد.
درمان:
Amp Penicilin G 6000 iu N:6
هر هفته یک آمپول12000 واحد عضلانی تزریق شود تا سه هفته.
هرپس
زخم ناشی از هرپس سطحی و ملتهب است.
درمان:
Tab Acyclovir 400 mg
سه بار در روز برای 7-10 روز
شانکروئید
زخم شانکروئید حاشیه های نامنظمی دارد و زخمی عمیق با لبه های فرو رفته به داخل است.
لنفادنوپاتی در ناحیه اینگوئینال وجود دارد.
درمان:
1-Tab Azithromycin 1 g
تک دوز
2-Amp Ceftriaxone 250 mg IM
تک دوز
3-Tab ciprofloxacin 500 mg
2 بار در روز به مدت سه روز
یا
Tab Erythromycin 500 mg
4 بار در روز به مدت 1 هفته
توجه:بیمار باید 3-7 روز بعد از آغاز درمان معاینه شود تا از بهبود تدریجی زخم اطمینان حاصل شود.
زخم در عرض 2 هفته خوب می شود.
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

نسخه پیچی گیاهی
داروهاي زياد كننده شير مادران
نسخه شماره 1:
دارو : ميوه زيره ( Cuminum cyminum)
مقدار مصرف : 4تا 6 گرم
طرز تهيه : مقدار فوق را که قبلا کوبيده شده در يک ليوان آب جوش ريخته نيم ساعت باقي بگذاريد تا
دم بکشد سپس صاف کرده روز سه بار هر بار يک فنجان ميل کنيد .
نسخه شماره 2:
دارو : ميوه انيسون ( Pimpincella anisum)
مقدار مصرف : 2تا 4 گرم
طرز تهيه : مقدار فوق را که قبلا کوبيده شده در يک ليوان آب جوش ريخته نيم ساعت باقي بگذاريد تا
دم بکشد سپس صاف کرده روز سه بار هر بار يک فنجان ميل کنيد .
نسخه شماره 3 :
دارو : تخم جعفري ( Apium petroselinum)
مقدار مصرف : 2تا 4 گرم
طرز تهيه : مقدار فوق را که قبلا کوبيده شده در يک ليوان آب جوش ريخته نيم ساعت باقي بگذاريد تا
دم بکشد سپس صاف کرده روز سه بار هر بار يک فنجان ميل کنيد
نسخه شماره 4 :
دارو : تمام گياه شويد ( Anethum graveolens)
مقدار مصرف : 2تا 4 گرم
طرز تهيه : مقدار فوق را که قبلا کوبيده شده در يک ليوان آب جوش ريخته نيم ساعت باقي بگذاريد تا
دم بکشد سپس صاف کرده روز سه بار هر بار يک فنجان ميل کنيد .
نسخه شماره 5:
دارو : تخم شنبليله ( Trigonella foenum -graecum)
مقدار مصرف : 2تا 4 گرم
طرز تهيه : مقدار فوق را که قبلا کوبيده شده در يک ليوان آب جوش ريخته نيم ساعت باقي بگذاريد تا
دم بکشد سپس صاف کرده روز سه بار هر بار يک فنجان ميل کنيد .
نسخه شماره 6 :
دارو : ميوه رازيانه ( Foeniculum vulgar)
مقدار مصرف : 2تا 4 گرم
طرز تهيه : مقدار فوق را که قبلا کوبيده شده در يک ليوان آب جوش ريخته نيم ساعت باقي بگذاريد تا
دم بکشد سپس صاف کرده روز سه بار هر بار يک فنجان ميل کنيد .
دارو براي رفع استفراغ
زنجبيل 25 گرم
هل 50 گرم
نمک 5 گرم
طرز تهيه و مقدار مصرف :
يک قاشق غذا خوري از مخلوط فوق را که قبلا کوبيده شده باشد در يک ليوان آب جوش ريخته به مدت
نيم ساعت باقي بگذاريد تا دم بکشد . سپس آنرا صاف کرده روزي دو تا سه بار هر بار يک فنجان نيم
ساعت بعد از غذا ميل کنيد
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

درمان مشکلات شایع دوران بارداری(1)
تهوع و استفراغ
تهوع و استفراغ معمولا بین اولین و دومین پریود فراموش شده(هفته 4-8)آغاز شده و تا هفته 14-16
ادامه می یابد.
راهکارها:افزایش دفعات مصرف غذا و خوردن غذای کم در هر وعده
قرار نگرفتن در معرض بوی غذا
اجتناب از زیاد گرسنه ماندن
مصرف مایعات بعد از وعده های غذایی نه همراه غذا
مصرف نان و عسل در وعده صبحانه
خودداری از تغییر وضعیت ناگهانی(حرکات ملایم و آرام باشد)
دست کشیدن از غذا قبل از سیری
عدم مصرف مایعات و آب زیاد به همراه غذا
عدم مصرف سرکه همراه سالاد
عدم مصرف غذاهای سرخ کرده،چرپ،پر ادویه و داغ(دمای ملایم و سرد غذا تهوع و استفراغ را کاهش می
دهد)
خودداری از کشیدن سیگار و مصرف الکل
قرار نگرفتن در معرض بوی غذا
خوردن یک خوراکی کوچک پر پروتئین مانند شیر یا ماست قبل از خواب
خوردن یک تکه بیسکویت یا نان سوخاری صبح ها بعد از بیدار شدن و قبل از برخاستن از رختخواب
1-Tab Vit B640 mg
2-Tab Dimen Hydrinate 50 mg
یک یا دو قرص هر 4-6 ساعت
3- Tab Metoclopramide 10 mg
یک قرص قبل از خواب
4- داروی گیاهی زنجفیل به صورت دم کرده یا بوئیدن آن
5-Amp Vit B6
خواب و خستگی
از اوایل حاملگی به بعد اکثر زنان از خستگی و تمایل به خواب زیاد شکایت می کنند.این مسئله به علت
اثر خواب آور پروژسترون است.همچنین به علت کاهش خواب رم و افزایش خواب غیر رم کارایی خواب کم
می شود.
راهکارها:
Tab Diphen hydramine(Benadryl)50 mg موقع خواب
سوزش سر دل
علت:در اثر برگشت محتویات معده به داخل بخش تحتانی مری به وجود می آید.این امر به علت شل
شدن اسفنگتر تحتانی مری در حاملگی و نیز به علت فشردگی معده توسط رحم و جابه جایی رو به
بالای آن رخ می دهد.
راهکارها:
افزایش دفعات مصرف غذا و خوردن غذا به مقدار کم در هر وعده
پرهیز از خوردن غذا های چرب،پر ادویه و سرخ شده
پرهیز از صاف خوابیدن
پرهیز از خم شدن
پرهیز از مصرف کافئین زیاد و کشیدن سیگار
خوردن چای داغ و جویدن ادامس
قطع مصرف شکلات،چای،قهوه و نوشابه های گاز دار
قرار دادن سر بالای بدن هنگام استراحت
آرام خوردن غذاو خوب جویدن غذا
مصرف شیر ،تخم مرغ و غذاهای نشاسته ای (مثل نان ،برنج،ماکارونی و ...)همراه غذا
مصرف غذا به صورت آب پز به جای سرخ کرده
عدم مصرف سرکه همراه سالاد
نوشیدن شیر جرعه جرعه به فواصل
پرهیز از خوابیدن بلافاصله بعد از غذا خوردن
Oral Suspension Magnesium Hydroxide 8
1-3 قاشق به همراه آب تا 4 بار در روز
یبوست
علت:افزایش پروژسترون در دوران حاملگی
مصرف آهن تکمیلی
فشار رحم بزرگ شده
راهکارها:
نوشیدن 6-8 لیوان آب در روز
انجام ورزش های سبک مثل پیاده روی
نوشیدن یک لیوان آب قبل از صبحانه
افزایش مصرف میوه و سبزیجات
خوردن آب آلو و روغن زیتون
نان سبوس دار(سنگگ)مصرف کنید.
همراه با غذا سالاد،روغن زیتون یا روغن های گیاهی را مصرف کند.
حتما در رژیم غذای اش سالاد و سبزی داشته باشد.
مصرف زیاد مایعات:آب-آبمیوه-سوپ
مصرف غذاهای پر فیبر مثل غلات(نان،برنج ، ماکارونی و ..)و حبوبات(نخود ،لوبیا و..)
Oral Suspension Magnesium Hydroxide 8
6-12 قاشق به همراه یک لیوان آب
گرفتگی پا(کرامپ)
علت:فشار رحم بر روی اندامهای تحتانی
کاهش میزان کلسیم و افزایش میزان فسفر
راهکارها:
مصرف شیر و لبنیات
ماساژدادن پا و گرم کردن عضله گرفته
تحت کشش قرار دادن عضله درگیر
انجام ورزش های سبک مثل پیاده روی
انجام حرکات آرام ساق پا در یک وان آب گرم قبل از خوابیدن در شب
هنگام خواب پاهایش را حدود 25 سانتی متر بالاتر قرار دهد و در صورت گرفتگی پا،آن را به عقب خم کند.
1-Tab Vit B Complex
2-Tab Calcium(calcit500) 500 mg
1-3 بار در روز با یک لیوان پر آب همراه غذا یا بعد از غذا
3- Oral Suspension Magnesium Hydroxide 8
همراه غذا
لکوره(افزایش ترشحات واژن)
راهکارها:
تعویض روزانه لباس زیر
شستن پرینه با آب معمولی و خشک نگه داشتن ناحیه تناسلی
پوشیدن لباس زیر تنگ باعث واژنیت و عرق سوز شدن می شود.
کمر درد
راهکارها:
استراحت
چمباتمه زدن(سرپا نشستن)به جای خم شدن در هنگام برداشتن اشیاء
استفاده از بالش در هنگام نشستن(گذاشتن بالش در کودی کمر موقع نشستن)
پرهیز از پوشیدن کفش های پاشنه بلند
استفاده از تشک سفت و محکم
صاف نگه داشتن عضلات پشت
خودداری از حمل اشیاءسنگین
پرهیز از خوابیدن به پشت
استعمال حرارت
قبل از برخاستن از خواب به پهلوی راست یا چپ بچرخد
برای حرکات چرخشی و تغییر حالت از حرکت دادن کمر بدون اینکه پاها بچرخند خودداری کند.
ادم(ورم قوزک پا)
علت:افزایش احتباس سدیم و افزایش نفوذ پذیری مویرگ ها
کاهش برگشت وریدی از ساق پا
راهکارها:
نگه داشتن پاها کمی بالاتر از سطح بدن
استفاده از جوراب ساپورت
پرهیز از ایستادن طولانی مدت
خوردن غذای حاوی پروتئین کافی
4-5بار در روز به پهلو دراز بکشد(پهلوی چپ)
نباید بیش از 5گرم در روز نمک مصرف کند.
اگر ادم ژنرالیزه(تمام بدن:ادم پا+دست و صورت)+افزایش فشار خون بعد از هفته بیستم داشته
باشد:شک به پره اکلامپسی می کنیم و درخواست آزمایش ادرار می کنیم(برای تشخیص پروتئینوری)
پیکا
اگر بیمار پیکا(خوردن موادغیرغذایی مثل خاک،نشاسته ،یخ و ..)را داشته باشد برای تشخیص کم خونی
درخواست
CBC
می کنیم.
ترمبوفلبیت
علایم:
درد،ورم و قرمزی یک طرفه ساق و ران
کاهش نبض اندام
احساس سنگینی در نواحی درگیر شده
سردی و رنگ پریدگی اندام
کبودی اندام
خم کردن پا به عقب باث می شود عضلات به عروق فشار آورند و در صورت وجود ترومبوز(لخته)بیمار احساس درد می کند.
راهکارها:
بی حرکت نگه داشتن عضو مبتلا
ارجاع فوری
1-Serum Dextrose 5 1000cc
2-Amp Heporin 5000iu IV
3-Tab Acetaminophen 325
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

درمان مشکلات شایع دوران بارداری(2)
درمان و پیشگیری از آنمی در دوران بارداری
Tab Ferrus Sulfate50mg
یک قرص همزمان یا بلافاصله بعد از غذا(از هفته 16بارداری تا پایان آن)
حداقل یک ساعت قبل از خواب و با مقدار مناسبی آب میل شود.
مصرف همزمان قرص آهن با کلسیم،منیزم و داروهای آنتی اسید( مثل رانیتیدین،سایمتیدین)
تتراسایکلین،کلسترامین،پانکراتین جذب دارو را کاهش می دهد.
عواملی که باعث افزایش دفع آهن می شود:
ریواس
لوبیا سبز
چای غلیظ
نوشابه
جوش شیرین
نان پر سبوس تخمیر نشده
علایم فقر آهن:
قرمزی،سوزش و التهاب دهان
از بین رفتن پرزهای دهان
رنگ پریدگی
بی اشتهایی
عدم تحمل ورزش و فعالیت
خستگی
فرو رفتن ناخن(ناخن اول نازک بعد تخت و بعد قاشقی شکل می شود)
ترک خوردگی گوشه لب
تشخیص آنمی فقر آهن:
غلظت هموگلوبین کمتر از 11گرم بر دسی لیتر در سه ماهه اول و سوم
غلظت هموگلوبین کمتر از 5/10گرم بر دسی لیتر در سه ماهه دوم
فرنیتین کمتر از 10
TIBCکمتر از ۱۶درصد
عوارض مصرف فروس سولفات:
اسهال،یبوست،تهوع،استفراغ
از مصرف چای،قهوه و دم کرده های گیاهی یک ساعت قبل از غذا و دو ساعت بعد از غذا بپرهیزید.
برای کاهش اختلالات گوارشی و جذب بهتر،قرص آهن را بعد از غذا یا قبل از خواب مصرف کنید.
است C بهتر است به همراه غذا و بعد از آن سبزی،سالاد و میوه مصرف کنید.این مواد حاوی ویتامین
که جذب آهن را افزایش می دهد.
اختلالات گوارشی ناشی از آهن:درد معده،تهوع،استفراغ،اسهال و یبوست است.این علایم موقتی است
و نباید مصرف قرص آهن را به این دلایل قطع کنید.
مکمل آهن باید با غذاهای غنی از آهن مثل:جگر،گوشت،مرغ،میوه های خشک(برگه
آلو،کشمش،خرما،توت)زرده تخم مرغ،سبزیجات دارای برگ سبز مثل اسفناج و جعفری،مغز ها مثل
پسته،بادام و گردو،حبوبات،نان با آرد گندم کامل(نان سبوس دار)غلات غنی شده با آهن داده شود
اگر مادر حاملگی دوقلو دارد یا مصرف قرص آهن را دیر شروع کرده است باید روزانه دو عدد قرص مصرف کند.
مصرف ویتامینC جذب دارو را افزایش می دهد.
سرگیجه،رنگ پریدگی،آنمی(کم خونی)
علایم حیاتی طبیعی
هموگلوبین بین 10-11
(آنمی خفیف)
Tab Ferrus sulfate50 mg
دو عدد در روز به مدت یک ماه
یک هفته بعد از شروع درمان درخواست آزمایش اندکس رتیکولوسیت می کنیم.در صورت عدم افزایش
رتیکولوسیت ارجاع به متخصص
علایم حیاتی طبیعی
هموگلوبین بین 7-10
(آنمی متوسط)
Tab Ferrus sulfate50 mg
چهار عدد در روز به مدت یک ماه
یک هفته بعد از شروع درمان درخواست آزمایش اندکس رتیکولوسیت می کنیم.در صورت عدم افزایش
رتیکولوسیت ارجاع به متخصص
برای تشخیص علت آنمی آزمایش های زیر را درخواست می کنیم:
CBC diff-PLT-Fernitin-Serum Iron
علایم حیاتی طبیعی
هموگلوبین کمتر از 7
رنگ پریدگی شدید
ارجاع غیر فوری به متخصص
علایم حیاتی غیر طبیعی
هموگلوبین کمتر از 7
رنگ پریدگی شدید
هیپوتانسیون ارتوستاتیک(وضعیتی)
آنمی ناشی از هیپوولمی
ارجاع فوری به متخصص زنان
Serum Ringer 1 lit
در عرض 4 ساعت انفوزیون شود.
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

درمان مشکلات شایع در دوره بعد از زایمان(2)
مراقبت در بیمارستان
کنترل نبض و فشار خون هر 15 دقیقه تا 1ساعت بعد از زایمان
کنترل میزان خونریزی واژینال
لمس رحم برای اطمینان از انقباض کامل و در صورت شل بودن فوندوس ماساژدیواره رحم
دفع ادرار
ماما باید بعد از زایمان از تخلیه کامل مثانه اطمینان حاصل شود.با معاینه شکم می توان مثانه پر را
تشخیص داد.چون باعث ادم سوپراپوبیک و رانده شدن رحم به بالا و آتونی(شل شدن)رحم می شود.
در چنین مواردی باید مادر را تشویق به دفع ادرار کرد.اگر استفاده از دستشویی سخت است (معمولا در
چند ساعت اول بعد از زایمان)می توان از لگن استفاده کرد.
باز کردن شیر آب در حضور مادر یا ریختن آب گرم روی مجرای ادرار می تواند دفع ادرار را تحریک کند.
گاهی ممکن است به علت اپی زیاتومی در هنگام ادرار کردن مادر احساس درد کند که به تدریج بهبود می یابد.
تا 4ساعت بعد از زایمان باید ادرار کند.اگر ادرار نکرد معاینه از نظر هماتوم ولو و دستگاه تناسلی ضرورت
دارد.سوند می گذاریم.به مدت 1روز.سپس سوند را خارج می کنیم و 4ساعت صبر می کنیم.اگر 4
ساعت بعد از درآوردن سوند تنوانست ادرار کند دوباره سوند می گذاریم و حجم ادرار دفع شده را اندازه
می گیریم.اگر حجم ادرار بیش از 200میلی لیتر باشد یعنی مثانه فاقد عملکرد مناسب است.سوند را یک
روز دیگر هم باقی می گذاریم.اگر حجم ادرار کمتر از 200میلی لیتر بود سوند را خارج کرده و مثانه را مورد
بررسی قرار می دهیم.
بعد از خارج کرده سوند،درمان ضد میکروبی با دوز منفرد یا دوره کوتاهی از درمان برای پیشگیری از
باکتریوری(وجود باکتری در ادرار)انجام می شود.
افزایش دفع ادرار بعد از زایمان:
این مسئله امری طبیعی است و مربوط به دیورز بعد از زایمان است و 24-48ساعت بعد از زایمان ایجاد
می شود.
درپره اکلامپسی ممکن است هم احتباس مایعات در دوره قبل از زایمان و هم دیورز در دوره بعد از زایمان
افزایش یابد.
زایمان ابزاری(با فورسپس یا واکیوم)و بی حسی منطقه ای باعث افزایش ریسک احتباس ادراری می
شود.
افتراق دیورز بعد از زایمان از عفونت و سرریز شدن ادرار:
در دیورز بعد از دفع ادرار بیمار احساس راحتی و سبکی می کند.مثانه کامل تخلیه می شود.
در تکرر ادرار بیمار بعد از دفع ادرار احساس سبکی و راحتی نمی کند مثانه کامل تخلیه نمی شود.بعد از
دفع ادرار ،مثانه از روی شکم قابل لمس است.بیمار ممکن است است از درد،سوزش و دفع خون هنگام
ادرار کردن شکایت داشته باشد.ویا درد و اسپاسم مداوم مثانه داشته باشد.
هماچوری:
بلافاصله بعد از زایمان:مربوط به ترومای مثانه هنگام زایمان است.
وجود هماچوری 24 ساعت بعد از زایمان:همراه با عفونت ادراری است.
درخواست آزمایش ادرار
(U/A-U/C)
فعالیت روده ها
راهکارهای جلوگیری از یبوست:
مصرف روزانه 3لیتر مایعات
تحرک زود هنگام بعد از زایمان
مصرف میوه و سبریجات
مصرف غذای پرفیبر
از آنجا که طی لیبرمادر چیزی نمی خورد و احتمالا در ابتدای لیبر روده هایش تخلیه می شود،در 1-2روز
اول بعد از زایمان ممکن است فعالیت روده ای نداشته باشد.توصیه می شود در صورت نبود احساس دفع
از زور زدن خودداری کند
اگر هموروئید یا اپی زیاتومی وجود دارد در غروب روز دوم بعد از زایمان یک ملین ضعیف به بیمار می
دهیم.
اگر موثر نبود،صبح روز سوم شیاف ملین می دهیم.
Suppositories Bisacodyl 10mg
یک شیاف
عملکرد روده ها در انتهای هفته اول که تحرک افزایش می یابد،درد و ناراحتی پرینه کمتر می شود،اشتها
بیشتر می شود،مصرف مایعات بیشتر می شود،به میزان طبیعی برمی گردد.
خواب و استراحت
علل خستگی مادر در دوران بعد از زایمان:
درد بعد از زایمان(پس درد)
درد ناشی از اپی زیاتومی یا پارگی پرینه
کم خونی
اختلال در سیکل خواب به علت شیر دهی و مراقبت از نوزاد
عوارض دوران بعد از زایمان
انجام امور مربوط به منزل و مراقبت از سایر فرزندان و فشار اقتصادی
راهکارها:
علاوه بر خواب و استراحت کافی باید به مادر توصیه کرد در طی روز هم استراحت کند.
بهترین وضعیت استراحت خوابیده به شکم است که به درناژ(تخلیه)رحم و واژن کمک می کند.
اگر مادر با وجود خواب کافی باز هم ابراز خستگی کند،ممکن است نشان دهنده شروع افسردگی در او
باشد .باید به او اجازه داد احساساتش را بیان کند.
فراهم کردن محیط آرام و راحت و کم کردن دید و بازدید ها در این روزها ضروری است.
تحرک
حدود 6ساعت بعد از زایمان مادر حرکت خود را آغاز می کند.
در مواردی که مادر دچار حالت سنکوب است،حداقل در نوبت اول،حضور فرد کمکی ضرورت دارد.
مزایای تحرک زود هنگام:
کاهش عوارض مثانه ای
پیشگیری از یبوست
افزایش تخلیه لوشیا(ترشحات واژن)
پیشگیری از ترومبوز وریدی و آمبولی ریوی
افزایش تون عضلات در اندام های تحتانی
ورزش های بعد از زایمان باعث افزایش تون عضلات می شوند که 3روز بعد از زایمان شروع شده و حداقل
تا 6هفته بعد از زایمان ادامه می یابند.
بازگشت قاعدگی
عدم شیردهی:ممکن است تا4-6هفته بعد از زایمان پریود نشود.
شیر دهی:
اگر مادرنوزاد خودرا منحصرا از شیر خود تغذیه کند(دوره های شردهی به مدت 15دقیقه و 7بار در روز)
معمولا زودتر از 4ماه بعد از زایمان پریود نمی شود.
در زنان شیر ده اولین پریود ممکن است از دومین ماه تا هجدهمین ماه بعد از زایمان رخ دهد.
برگشت باروری:
در صورت عدم تغذیه فقط با شیر مادر 3هفته بعد از زایمان بارداری ممکن است رخ دهد.
در صورت
تغذیه نوزاد فقط با شیر مادر
در نیمه شب هم از شیر مادر تغذیه کند
دفعات شیر دهی مطابق با نیاز نوزاد باشد.(به مدت 15 دقیقه و 7 بار در روز)
عدم بازگشت قاعدگی
تا 6ماه بعد از بارداری پیشگیری می کند.
مراقبت از ولو
ولو را از جلو به عقب تمیز کند.
در چند ساعت اول بعد از زایمان در صورت وجود پارگی یا اپی زیاتومی کیسه یخ روی پرینه بگذارد.
24ساعت بعد از زایمان از حررات مرطوب با وان آب گرم برای کاهش نارحتی می توان استفاده کرد.برش
اپی زیاتومی تا هفته سوم بهبود می یابد و بیمار فاقد علامت می شود.
ناراحتی شدید پرینه بر مشکلاتی مثل:
هماتوم(حول و حوش روز اول)
عفونت(روزهای 3-4بعد از زایمان)
دلالت دارد.
نزدیکی جنسی
بعد از 2 هفته از زایمان بر اساس تمایل و راحتی بیمار،امکان از سرگیری نزدیکی وجود دارد.(به علت خطر
خونریزی و عفونت تا 3 هفته و اگر اپی زیاتومی انجام شده تا ترمیم کامل محل برش که 4-6 هفته طول
می کشد از نزدیکی خودداری کنید)
نزدیکی بسیار زود هنگام به علت ترمیم ناکامل اپی زیاتومی یا پارگی ها ممکن است دردناک باشد.
وجود درد و انقباض رحمی در حین ارگاسم(رسیدن به اوج لذت جنسی)طبیعی است.خستگی ناشی از
نگه داری نوزاد ممکن است میل جنسی را کاهش دهد که این امر موقتی است و به تدریج بهبود می
یابد.
در صورت تحریک یا ترشح شیر از سینه در هنگام نزدیکی باید:
1-موقعی که سینه هایش خالی است(بعد از شیر دهی)نزدیکی داشته باشد.
2-وضعیتی انتخاب شود که به پرینه،شکم و سینه ها کمترین فشار وارد آید.
به علت هیپواستروژنیک بودن بعد از زایمان(که در زنان شیر ده تا ماهها ادامه می یابد)به دنبال تحریک
جنسی،لوبریکاسیون(لغزنده شدن)واژن کم می شود.
درمان:استفاده از لوبریکانت های واژن در هنگام نزدیکی
Topical Gel Estradiol0/06
هر روز به مدت چند هفته در بافت های واژن و ولو استفاده شود
درد بعد از اپی زیاتومی
ضد درد هایی مثل کدئین باعث تسکین قابل توجهی می شوند.
درد ممکن است علامت یک هماتوم بزرگ ولو-پاراواژینال یا ایسکیورکتال و یا سلولیت پرینه باشد.
خانم ها ممکن است بعد از زایمان آلوپسی(ریزش مو)و یا تعرق شبانه پیدا کنند.
در خانم هایی که سزارین کرده اند ورزشی که می توانند انجام دهند این ایست که نفس های عمیق
بکشند و شکم را شل و سفت کنند.
تغدیه مادر شیر ده
2ساعت بعد از زایمان طبیعی می تواند غذا بخورد(اگر عارضه ای که احتمال استفاده از بیهوشی
عمومی را ضروری کند نباشد)
مصرف میوه و سبزی خام در روزهای اول بعد از زایمان باعث نفخ می شود.مصرف فیبر جهت جلوگیری از
یبوست
مصرف آهن تکمیلی و مولتی ویتامین تا 3ماه بعد از زایمان
مصرف 3لیتر مایعات در روز(قبل از شیردهی بهتر است نوشیدن مایعات صورت گیرد.)حداقل600میلی لیتر
(3فنجان) از آن شیر باشد.
مصرف غذاهای حاوی پروتئین،کلسیم و ویتامین را افزایش دهید.
تشویق مادر به مصرف آب،آبمیوه ،چای و شیر
به حداقل رساندن مصرف کافئین
کاهش مصرف غذاهای چرب و شیرین
عدم مصرف الکل و کشیدن سیگار
رژیم غذایی باید حاوی پروتئین کافی باشد.
مشکلات استخوان ها و مفاصل لگن
درد یا اختلال چشمگیر در راه رفتن
علت:جدا شدگی سمفیز پوبیس یا یکی از مفاصل ساکروایلیاک در جریان لیبر
علایم:
درد حاد در جریان زایمان،ممکن است علایم قبل از زایمان تا 48 ساعت بعد از زایمان هم ظاهر شوند.
درمان:استراحت در وضعیت خوابیده به پهلو همراه با بایندر لگنی با اندازه مناسب
اگر جدا شدگی بیش از 4 سانتی متر باشد جراحی لازم است.
شکستگی های ساکروم یا شاخ پوبیس:
حتی در زایمانهای بدون عارضه هم ممکن است رخ دهد.شکستگی های شاخ پوبیس در موارد درمان با
هپارین یا کورتون محتمل تر است.درمان مشکلات شایع در دوره بعد از زایمان(2)
نوشته شده در تاريخ پنجشنبه 5 اسفند1389 توسط حسینی | 1 نظر
مراقبت در بیمارستان
کنترل نبض و فشار خون هر 15 دقیقه تا 1ساعت بعد از زایمان
کنترل میزان خونریزی واژینال
لمس رحم برای اطمینان از انقباض کامل و در صورت شل بودن فوندوس ماساژدیواره رحم
دفع ادرار
ماما باید بعد از زایمان از تخلیه کامل مثانه اطمینان حاصل شود.با معاینه شکم می توان مثانه پر را
تشخیص داد.چون باعث ادم سوپراپوبیک و رانده شدن رحم به بالا و آتونی(شل شدن)رحم می شود.
در چنین مواردی باید مادر را تشویق به دفع ادرار کرد.اگر استفاده از دستشویی سخت است (معمولا در
چند ساعت اول بعد از زایمان)می توان از لگن استفاده کرد.
باز کردن شیر آب در حضور مادر یا ریختن آب گرم روی مجرای ادرار می تواند دفع ادرار را تحریک کند.
گاهی ممکن است به علت اپی زیاتومی در هنگام ادرار کردن مادر احساس درد کند که به تدریج بهبود می یابد.
تا 4ساعت بعد از زایمان باید ادرار کند.اگر ادرار نکرد معاینه از نظر هماتوم ولو و دستگاه تناسلی ضرورت
دارد.سوند می گذاریم.به مدت 1روز.سپس سوند را خارج می کنیم و 4ساعت صبر می کنیم.اگر 4
ساعت بعد از درآوردن سوند تنوانست ادرار کند دوباره سوند می گذاریم و حجم ادرار دفع شده را اندازه
می گیریم.اگر حجم ادرار بیش از 200میلی لیتر باشد یعنی مثانه فاقد عملکرد مناسب است.سوند را یک
روز دیگر هم باقی می گذاریم.اگر حجم ادرار کمتر از 200میلی لیتر بود سوند را خارج کرده و مثانه را مورد
بررسی قرار می دهیم.
بعد از خارج کرده سوند،درمان ضد میکروبی با دوز منفرد یا دوره کوتاهی از درمان برای پیشگیری از
باکتریوری(وجود باکتری در ادرار)انجام می شود.
افزایش دفع ادرار بعد از زایمان:
این مسئله امری طبیعی است و مربوط به دیورز بعد از زایمان است و 24-48ساعت بعد از زایمان ایجاد
می شود.
درپره اکلامپسی ممکن است هم احتباس مایعات در دوره قبل از زایمان و هم دیورز در دوره بعد از زایمان
افزایش یابد.
زایمان ابزاری(با فورسپس یا واکیوم)و بی حسی منطقه ای باعث افزایش ریسک احتباس ادراری می
شود.
افتراق دیورز بعد از زایمان از عفونت و سرریز شدن ادرار:
در دیورز بعد از دفع ادرار بیمار احساس راحتی و سبکی می کند.مثانه کامل تخلیه می شود.
در تکرر ادرار بیمار بعد از دفع ادرار احساس سبکی و راحتی نمی کند مثانه کامل تخلیه نمی شود.بعد از
دفع ادرار ،مثانه از روی شکم قابل لمس است.بیمار ممکن است است از درد،سوزش و دفع خون هنگام
ادرار کردن شکایت داشته باشد.ویا درد و اسپاسم مداوم مثانه داشته باشد.
هماچوری:
بلافاصله بعد از زایمان:مربوط به ترومای مثانه هنگام زایمان است.
وجود هماچوری 24 ساعت بعد از زایمان:همراه با عفونت ادراری است.
درخواست آزمایش ادرار
(U/A-U/C)
فعالیت روده ها
راهکارهای جلوگیری از یبوست:
مصرف روزانه 3لیتر مایعات
تحرک زود هنگام بعد از زایمان
مصرف میوه و سبریجات
مصرف غذای پرفیبر
از آنجا که طی لیبرمادر چیزی نمی خورد و احتمالا در ابتدای لیبر روده هایش تخلیه می شود،در 1-2روز
اول بعد از زایمان ممکن است فعالیت روده ای نداشته باشد.توصیه می شود در صورت نبود احساس دفع
از زور زدن خودداری کند
اگر هموروئید یا اپی زیاتومی وجود دارد در غروب روز دوم بعد از زایمان یک ملین ضعیف به بیمار می
دهیم.
اگر موثر نبود،صبح روز سوم شیاف ملین می دهیم.
Suppositories Bisacodyl 10mg
یک شیاف
عملکرد روده ها در انتهای هفته اول که تحرک افزایش می یابد،درد و ناراحتی پرینه کمتر می شود،اشتها
بیشتر می شود،مصرف مایعات بیشتر می شود،به میزان طبیعی برمی گردد.
خواب و استراحت
علل خستگی مادر در دوران بعد از زایمان:
درد بعد از زایمان(پس درد)
درد ناشی از اپی زیاتومی یا پارگی پرینه
کم خونی
اختلال در سیکل خواب به علت شیر دهی و مراقبت از نوزاد
عوارض دوران بعد از زایمان
انجام امور مربوط به منزل و مراقبت از سایر فرزندان و فشار اقتصادی
راهکارها:
علاوه بر خواب و استراحت کافی باید به مادر توصیه کرد در طی روز هم استراحت کند.
بهترین وضعیت استراحت خوابیده به شکم است که به درناژ(تخلیه)رحم و واژن کمک می کند.
اگر مادر با وجود خواب کافی باز هم ابراز خستگی کند،ممکن است نشان دهنده شروع افسردگی در او
باشد .باید به او اجازه داد احساساتش را بیان کند.
فراهم کردن محیط آرام و راحت و کم کردن دید و بازدید ها در این روزها ضروری است.
تحرک
حدود 6ساعت بعد از زایمان مادر حرکت خود را آغاز می کند.
در مواردی که مادر دچار حالت سنکوب است،حداقل در نوبت اول،حضور فرد کمکی ضرورت دارد.
مزایای تحرک زود هنگام:
کاهش عوارض مثانه ای
پیشگیری از یبوست
افزایش تخلیه لوشیا(ترشحات واژن)
پیشگیری از ترومبوز وریدی و آمبولی ریوی
افزایش تون عضلات در اندام های تحتانی
ورزش های بعد از زایمان باعث افزایش تون عضلات می شوند که 3روز بعد از زایمان شروع شده و حداقل
تا 6هفته بعد از زایمان ادامه می یابند.
بازگشت قاعدگی
عدم شیردهی:ممکن است تا4-6هفته بعد از زایمان پریود نشود.
شیر دهی:
اگر مادرنوزاد خودرا منحصرا از شیر خود تغذیه کند(دوره های شردهی به مدت 15دقیقه و 7بار در روز)
معمولا زودتر از 4ماه بعد از زایمان پریود نمی شود.
در زنان شیر ده اولین پریود ممکن است از دومین ماه تا هجدهمین ماه بعد از زایمان رخ دهد.
برگشت باروری:
در صورت عدم تغذیه فقط با شیر مادر 3هفته بعد از زایمان بارداری ممکن است رخ دهد.
در صورت
تغذیه نوزاد فقط با شیر مادر
در نیمه شب هم از شیر مادر تغذیه کند
دفعات شیر دهی مطابق با نیاز نوزاد باشد.(به مدت 15 دقیقه و 7 بار در روز)
عدم بازگشت قاعدگی
تا 6ماه بعد از بارداری پیشگیری می کند.
مراقبت از ولو
ولو را از جلو به عقب تمیز کند.
در چند ساعت اول بعد از زایمان در صورت وجود پارگی یا اپی زیاتومی کیسه یخ روی پرینه بگذارد.
24ساعت بعد از زایمان از حررات مرطوب با وان آب گرم برای کاهش نارحتی می توان استفاده کرد.برش
اپی زیاتومی تا هفته سوم بهبود می یابد و بیمار فاقد علامت می شود.
ناراحتی شدید پرینه بر مشکلاتی مثل:
هماتوم(حول و حوش روز اول)
عفونت(روزهای 3-4بعد از زایمان)
دلالت دارد.
نزدیکی جنسی
بعد از 2 هفته از زایمان بر اساس تمایل و راحتی بیمار،امکان از سرگیری نزدیکی وجود دارد.(به علت خطر
خونریزی و عفونت تا 3 هفته و اگر اپی زیاتومی انجام شده تا ترمیم کامل محل برش که 4-6 هفته طول
می کشد از نزدیکی خودداری کنید)
نزدیکی بسیار زود هنگام به علت ترمیم ناکامل اپی زیاتومی یا پارگی ها ممکن است دردناک باشد.
وجود درد و انقباض رحمی در حین ارگاسم(رسیدن به اوج لذت جنسی)طبیعی است.خستگی ناشی از
نگه داری نوزاد ممکن است میل جنسی را کاهش دهد که این امر موقتی است و به تدریج بهبود می
یابد.
در صورت تحریک یا ترشح شیر از سینه در هنگام نزدیکی باید:
1-موقعی که سینه هایش خالی است(بعد از شیر دهی)نزدیکی داشته باشد.
2-وضعیتی انتخاب شود که به پرینه،شکم و سینه ها کمترین فشار وارد آید.
به علت هیپواستروژنیک بودن بعد از زایمان(که در زنان شیر ده تا ماهها ادامه می یابد)به دنبال تحریک
جنسی،لوبریکاسیون(لغزنده شدن)واژن کم می شود.
درمان:استفاده از لوبریکانت های واژن در هنگام نزدیکی
Topical Gel Estradiol0/06
هر روز به مدت چند هفته در بافت های واژن و ولو استفاده شود
درد بعد از اپی زیاتومی
ضد درد هایی مثل کدئین باعث تسکین قابل توجهی می شوند.
درد ممکن است علامت یک هماتوم بزرگ ولو-پاراواژینال یا ایسکیورکتال و یا سلولیت پرینه باشد.
خانم ها ممکن است بعد از زایمان آلوپسی(ریزش مو)و یا تعرق شبانه پیدا کنند.
در خانم هایی که سزارین کرده اند ورزشی که می توانند انجام دهند این ایست که نفس های عمیق
بکشند و شکم را شل و سفت کنند.
تغدیه مادر شیر ده
2ساعت بعد از زایمان طبیعی می تواند غذا بخورد(اگر عارضه ای که احتمال استفاده از بیهوشی
عمومی را ضروری کند نباشد)
مصرف میوه و سبزی خام در روزهای اول بعد از زایمان باعث نفخ می شود.مصرف فیبر جهت جلوگیری از
یبوست
مصرف آهن تکمیلی و مولتی ویتامین تا 3ماه بعد از زایمان
مصرف 3لیتر مایعات در روز(قبل از شیردهی بهتر است نوشیدن مایعات صورت گیرد.)حداقل600میلی لیتر
(3فنجان) از آن شیر باشد.
مصرف غذاهای حاوی پروتئین،کلسیم و ویتامین را افزایش دهید.
تشویق مادر به مصرف آب،آبمیوه ،چای و شیر
به حداقل رساندن مصرف کافئین
کاهش مصرف غذاهای چرب و شیرین
عدم مصرف الکل و کشیدن سیگار
رژیم غذایی باید حاوی پروتئین کافی باشد.
مشکلات استخوان ها و مفاصل لگن
درد یا اختلال چشمگیر در راه رفتن
علت:جدا شدگی سمفیز پوبیس یا یکی از مفاصل ساکروایلیاک در جریان لیبر
علایم:
درد حاد در جریان زایمان،ممکن است علایم قبل از زایمان تا 48 ساعت بعد از زایمان هم ظاهر شوند.
درمان:استراحت در وضعیت خوابیده به پهلو همراه با بایندر لگنی با اندازه مناسب
اگر جدا شدگی بیش از 4 سانتی متر باشد جراحی لازم است.
شکستگی های ساکروم یا شاخ پوبیس:
حتی در زایمانهای بدون عارضه هم ممکن است رخ دهد.شکستگی های شاخ پوبیس در موارد درمان با
هپارین یا کورتون محتمل تر است.
درمان مشکلات شایع در دوره بعد از زایمان(2)
نوشته شده در تاريخ پنجشنبه 5 اسفند1389 توسط حسینی | 1 نظر
مراقبت در بیمارستان
کنترل نبض و فشار خون هر 15 دقیقه تا 1ساعت بعد از زایمان
کنترل میزان خونریزی واژینال
لمس رحم برای اطمینان از انقباض کامل و در صورت شل بودن فوندوس ماساژدیواره رحم
دفع ادرار
ماما باید بعد از زایمان از تخلیه کامل مثانه اطمینان حاصل شود.با معاینه شکم می توان مثانه پر را
تشخیص داد.چون باعث ادم سوپراپوبیک و رانده شدن رحم به بالا و آتونی(شل شدن)رحم می شود.
در چنین مواردی باید مادر را تشویق به دفع ادرار کرد.اگر استفاده از دستشویی سخت است (معمولا در
چند ساعت اول بعد از زایمان)می توان از لگن استفاده کرد.
باز کردن شیر آب در حضور مادر یا ریختن آب گرم روی مجرای ادرار می تواند دفع ادرار را تحریک کند.
گاهی ممکن است به علت اپی زیاتومی در هنگام ادرار کردن مادر احساس درد کند که به تدریج بهبود می یابد.
تا 4ساعت بعد از زایمان باید ادرار کند.اگر ادرار نکرد معاینه از نظر هماتوم ولو و دستگاه تناسلی ضرورت
دارد.سوند می گذاریم.به مدت 1روز.سپس سوند را خارج می کنیم و 4ساعت صبر می کنیم.اگر 4
ساعت بعد از درآوردن سوند تنوانست ادرار کند دوباره سوند می گذاریم و حجم ادرار دفع شده را اندازه
می گیریم.اگر حجم ادرار بیش از 200میلی لیتر باشد یعنی مثانه فاقد عملکرد مناسب است.سوند را یک
روز دیگر هم باقی می گذاریم.اگر حجم ادرار کمتر از 200میلی لیتر بود سوند را خارج کرده و مثانه را مورد
بررسی قرار می دهیم.
بعد از خارج کرده سوند،درمان ضد میکروبی با دوز منفرد یا دوره کوتاهی از درمان برای پیشگیری از
باکتریوری(وجود باکتری در ادرار)انجام می شود.
افزایش دفع ادرار بعد از زایمان:
این مسئله امری طبیعی است و مربوط به دیورز بعد از زایمان است و 24-48ساعت بعد از زایمان ایجاد
می شود.
درپره اکلامپسی ممکن است هم احتباس مایعات در دوره قبل از زایمان و هم دیورز در دوره بعد از زایمان
افزایش یابد.
زایمان ابزاری(با فورسپس یا واکیوم)و بی حسی منطقه ای باعث افزایش ریسک احتباس ادراری می
شود.
افتراق دیورز بعد از زایمان از عفونت و سرریز شدن ادرار:
در دیورز بعد از دفع ادرار بیمار احساس راحتی و سبکی می کند.مثانه کامل تخلیه می شود.
در تکرر ادرار بیمار بعد از دفع ادرار احساس سبکی و راحتی نمی کند مثانه کامل تخلیه نمی شود.بعد از
دفع ادرار ،مثانه از روی شکم قابل لمس است.بیمار ممکن است است از درد،سوزش و دفع خون هنگام
ادرار کردن شکایت داشته باشد.ویا درد و اسپاسم مداوم مثانه داشته باشد.
هماچوری:
بلافاصله بعد از زایمان:مربوط به ترومای مثانه هنگام زایمان است.
وجود هماچوری 24 ساعت بعد از زایمان:همراه با عفونت ادراری است.
درخواست آزمایش ادرار
(U/A-U/C)
فعالیت روده ها
راهکارهای جلوگیری از یبوست:
مصرف روزانه 3لیتر مایعات
تحرک زود هنگام بعد از زایمان
مصرف میوه و سبریجات
مصرف غذای پرفیبر
از آنجا که طی لیبرمادر چیزی نمی خورد و احتمالا در ابتدای لیبر روده هایش تخلیه می شود،در 1-2روز
اول بعد از زایمان ممکن است فعالیت روده ای نداشته باشد.توصیه می شود در صورت نبود احساس دفع
از زور زدن خودداری کند
اگر هموروئید یا اپی زیاتومی وجود دارد در غروب روز دوم بعد از زایمان یک ملین ضعیف به بیمار می
دهیم.
اگر موثر نبود،صبح روز سوم شیاف ملین می دهیم.
Suppositories Bisacodyl 10mg
یک شیاف
عملکرد روده ها در انتهای هفته اول که تحرک افزایش می یابد،درد و ناراحتی پرینه کمتر می شود،اشتها
بیشتر می شود،مصرف مایعات بیشتر می شود،به میزان طبیعی برمی گردد.
خواب و استراحت
علل خستگی مادر در دوران بعد از زایمان:
درد بعد از زایمان(پس درد)
درد ناشی از اپی زیاتومی یا پارگی پرینه
کم خونی
اختلال در سیکل خواب به علت شیر دهی و مراقبت از نوزاد
عوارض دوران بعد از زایمان
انجام امور مربوط به منزل و مراقبت از سایر فرزندان و فشار اقتصادی
راهکارها:
علاوه بر خواب و استراحت کافی باید به مادر توصیه کرد در طی روز هم استراحت کند.
بهترین وضعیت استراحت خوابیده به شکم است که به درناژ(تخلیه)رحم و واژن کمک می کند.
اگر مادر با وجود خواب کافی باز هم ابراز خستگی کند،ممکن است نشان دهنده شروع افسردگی در او
باشد .باید به او اجازه داد احساساتش را بیان کند.
فراهم کردن محیط آرام و راحت و کم کردن دید و بازدید ها در این روزها ضروری است.
تحرک
حدود 6ساعت بعد از زایمان مادر حرکت خود را آغاز می کند.
در مواردی که مادر دچار حالت سنکوب است،حداقل در نوبت اول،حضور فرد کمکی ضرورت دارد.
مزایای تحرک زود هنگام:
کاهش عوارض مثانه ای
پیشگیری از یبوست
افزایش تخلیه لوشیا(ترشحات واژن)
پیشگیری از ترومبوز وریدی و آمبولی ریوی
افزایش تون عضلات در اندام های تحتانی
ورزش های بعد از زایمان باعث افزایش تون عضلات می شوند که 3روز بعد از زایمان شروع شده و حداقل
تا 6هفته بعد از زایمان ادامه می یابند.
بازگشت قاعدگی
عدم شیردهی:ممکن است تا4-6هفته بعد از زایمان پریود نشود.
شیر دهی:
اگر مادرنوزاد خودرا منحصرا از شیر خود تغذیه کند(دوره های شردهی به مدت 15دقیقه و 7بار در روز)
معمولا زودتر از 4ماه بعد از زایمان پریود نمی شود.
در زنان شیر ده اولین پریود ممکن است از دومین ماه تا هجدهمین ماه بعد از زایمان رخ دهد.
برگشت باروری:
در صورت عدم تغذیه فقط با شیر مادر 3هفته بعد از زایمان بارداری ممکن است رخ دهد.
در صورت
تغذیه نوزاد فقط با شیر مادر
در نیمه شب هم از شیر مادر تغذیه کند
دفعات شیر دهی مطابق با نیاز نوزاد باشد.(به مدت 15 دقیقه و 7 بار در روز)
عدم بازگشت قاعدگی
تا 6ماه بعد از بارداری پیشگیری می کند.
مراقبت از ولو
ولو را از جلو به عقب تمیز کند.
در چند ساعت اول بعد از زایمان در صورت وجود پارگی یا اپی زیاتومی کیسه یخ روی پرینه بگذارد.
24ساعت بعد از زایمان از حررات مرطوب با وان آب گرم برای کاهش نارحتی می توان استفاده کرد.برش
اپی زیاتومی تا هفته سوم بهبود می یابد و بیمار فاقد علامت می شود.
ناراحتی شدید پرینه بر مشکلاتی مثل:
هماتوم(حول و حوش روز اول)
عفونت(روزهای 3-4بعد از زایمان)
دلالت دارد.
نزدیکی جنسی
بعد از 2 هفته از زایمان بر اساس تمایل و راحتی بیمار،امکان از سرگیری نزدیکی وجود دارد.(به علت خطر
خونریزی و عفونت تا 3 هفته و اگر اپی زیاتومی انجام شده تا ترمیم کامل محل برش که 4-6 هفته طول
می کشد از نزدیکی خودداری کنید)
نزدیکی بسیار زود هنگام به علت ترمیم ناکامل اپی زیاتومی یا پارگی ها ممکن است دردناک باشد.
وجود درد و انقباض رحمی در حین ارگاسم(رسیدن به اوج لذت جنسی)طبیعی است.خستگی ناشی از
نگه داری نوزاد ممکن است میل جنسی را کاهش دهد که این امر موقتی است و به تدریج بهبود می
یابد.
در صورت تحریک یا ترشح شیر از سینه در هنگام نزدیکی باید:
1-موقعی که سینه هایش خالی است(بعد از شیر دهی)نزدیکی داشته باشد.
2-وضعیتی انتخاب شود که به پرینه،شکم و سینه ها کمترین فشار وارد آید.
به علت هیپواستروژنیک بودن بعد از زایمان(که در زنان شیر ده تا ماهها ادامه می یابد)به دنبال تحریک
جنسی،لوبریکاسیون(لغزنده شدن)واژن کم می شود.
درمان:استفاده از لوبریکانت های واژن در هنگام نزدیکی
Topical Gel Estradiol0/06
هر روز به مدت چند هفته در بافت های واژن و ولو استفاده شود
درد بعد از اپی زیاتومی
ضد درد هایی مثل کدئین باعث تسکین قابل توجهی می شوند.
درد ممکن است علامت یک هماتوم بزرگ ولو-پاراواژینال یا ایسکیورکتال و یا سلولیت پرینه باشد.
خانم ها ممکن است بعد از زایمان آلوپسی(ریزش مو)و یا تعرق شبانه پیدا کنند.
در خانم هایی که سزارین کرده اند ورزشی که می توانند انجام دهند این ایست که نفس های عمیق
بکشند و شکم را شل و سفت کنند.
تغدیه مادر شیر ده
2ساعت بعد از زایمان طبیعی می تواند غذا بخورد(اگر عارضه ای که احتمال استفاده از بیهوشی
عمومی را ضروری کند نباشد)
مصرف میوه و سبزی خام در روزهای اول بعد از زایمان باعث نفخ می شود.مصرف فیبر جهت جلوگیری از
یبوست
مصرف آهن تکمیلی و مولتی ویتامین تا 3ماه بعد از زایمان
مصرف 3لیتر مایعات در روز(قبل از شیردهی بهتر است نوشیدن مایعات صورت گیرد.)حداقل600میلی لیتر
(3فنجان) از آن شیر باشد.
مصرف غذاهای حاوی پروتئین،کلسیم و ویتامین را افزایش دهید.
تشویق مادر به مصرف آب،آبمیوه ،چای و شیر
به حداقل رساندن مصرف کافئین
کاهش مصرف غذاهای چرب و شیرین
عدم مصرف الکل و کشیدن سیگار
رژیم غذایی باید حاوی پروتئین کافی باشد.
مشکلات استخوان ها و مفاصل لگن
درد یا اختلال چشمگیر در راه رفتن
علت:جدا شدگی سمفیز پوبیس یا یکی از مفاصل ساکروایلیاک در جریان لیبر
علایم:
درد حاد در جریان زایمان،ممکن است علایم قبل از زایمان تا 48 ساعت بعد از زایمان هم ظاهر شوند.
درمان:استراحت در وضعیت خوابیده به پهلو همراه با بایندر لگنی با اندازه مناسب
اگر جدا شدگی بیش از 4 سانتی متر باشد جراحی لازم است.
شکستگی های ساکروم یا شاخ پوبیس:
حتی در زایمانهای بدون عارضه هم ممکن است رخ دهد.شکستگی های شاخ پوبیس در موارد درمان با
هپارین یا کورتون محتمل تر است.
 نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : دو شنبه 12 ارديبهشت 1390برچسب:, |

تشخیص حاملگی
گراویندکس:
بعد از گذشت 4هفته از لانه گزینی یا 5-6هفته از اولین روز آخرین قاعدگی مثبت می شود.تا 2هفته بعد از سقط مثبت می ماند.
مقدارHCG باید حداقل 250واحد باشد تا تست حاملگی مثبت شود.
B-Sub unite:
سه هفته بعد از LMP یا 8-10روز بعد از لانه گزینی یا یک هفته بعد از تشکیل زیگوت مثبت می شود.
بیشتر از 50واحد:تست حاملگی مثبت است.
10-50واحد:مشکوک؛48ساعت بعد آزمایش مجدد درخواست می شود.
به ازای هر 36-48ساعت ،2برابر افزایش می یابد.مثلا اگر در ابتدا 30بوده باید به 60برسد.اگر در ابتدا مثلا
30بود و به 40 رسید(یعنی بعد از 48ساعت دو برابر نشد شک به حاملگی نابه جا،نارسایی جفت یا
جنین مرده می کنیم.
اگر مادری سلامت باشد مقادیرنرمالHCGدر هفته های مختلف بارداری وجود دارد.
در مول هیداتیفوم که تکثیرنابهنجار سلول های ترفوبلاست وجود داردHCGبه مقدار زیاد ترشح می شود.
در این موارد تیتر بتا- HCG را درخواست می کنیم.در حاملگی نا به جا برخلاف مولHCGکاهش می یابد.
اگر سطحHCG1800ازمیلی یونیت بیشتر باشد باید ساک حاملگی دیده شود.اگر ساک حاملگی دیده
نشود نشان دهنده سقط به تازگی یا حاملگی نابجا است.اگر سطحHCG از مقدار فوق کمتر باشد ممکن
است حاملگی داخل رحمی در مراحل اولیه باشد.
تخمین سن حاملگی
مدت حاملگی 260 روز یا 40 هفته بعد از اولین روز آخرین قاعدگی است و به طور متوسط 40 هفته+-17روز است.
LMP:
اولین روزآخرین قاعدگی بیمار را از او می پرسیم.به عدد اول از سمت راست 7 تا اضافه می کنیم و از عدد
ماه 3 تا کم می کنیم و به عدد سال یکی اضافه می کنیم.
LMP Uncertain:
کسی که تاریخ اولین روز آخرین قاعدگی خود را فراموش کرده.
کسی که عادت ماهیانه اش نامنظم بوده.
کسی که میزان خونریزی عادت ماهیانه اش با دفعه های قبل فرق داشته است.
سونوگرافی:
سونوگرافی زیر 14هفته بیشتر ارزش تخمین سن حاملگی را دارد.(با تخمین 1هفته)بهترین زمان برای تعیین سن دقیق بارداری،8هفته است.
ساک حاملگی در 4/5هفتگی در سونوگرافی قابل تشخیص است.
کیسه زرده در 5هفتگی قابل تشخیص است.
ضربان قلب جنین با سونوگرافی شکمی حدود 6هفته و با سونوگرافی واژینال 5-6روز زودتر شنیده می شود.
اولین حرکت جنین در خانم های پریمی پار(خانمی که برای بار اول حامله شده است)18 هفته است.
اگر ضربان قلب جنین را بشنویم جنین مطمئنا 16 هفته را دارد.
اگر جنین را زیر دست لمس کنیم جنین حتما 20 هفته را دارد.
اولین روز آخرین قاعدگی دقیق تر از مانور های لئوپولد (تخمین سن حاملگی با ارتفاع رحم)سن حاملگی را مشخص می کند.
مانورهای لئوپولد:
از ۲۰-۳۱ هفته اندازه رحم بر اساس سانتی متر تا فوندوس رحم با سن حاملگی بر حسب هفته برابر است.
12هفته:رحم بالای سمفیز پوبیس است.
16 هفته:رحم بین ناف و سمفیز پوبیس است.
20 هفته:رحم تا حد ناف است.
36 هفته:رحم به زیر دنده ها رسیده است.
برآورد سونوگرافی از سن حاملگی،چند روز دیرتر از آخرین قاعدگی است.به این منظور بارداری های
طبیعی را به جای 280 روز،283 روز در نظر می گیرند.
سن حاملگی بر حسب LMP دوهفته قبل از تخمک گذاری و 3هفته قبل از لانه گزینی بلاستوسیت است.
(بارداری در روز تخمک گذاری یا دو روز قبل رخ می دهد.)
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

راهکارها:
حمایت مکانیکی با سینه بند مناسب
کاهش مصرف چربی
کاهش مصرف متیل گزانتین های موجود در کافئین،چای و قهوه
متوقف کردن درمان هورمونی(قطع مصرف قرص های جلوگیری از بارداری)
استفاده از پک های گرم یا سرد و ماساژ ملایم سینه
مصرف کپسول روغن گل پامچال
دارو را می توان با دوز ۱۰۰-۲۰۰میلی گرم ۲بار در روز شروع کرد و سپس به تدریج به دوز کمتر از ۱۰۰
میلی گرم در روز کاهش داد.
عوارض جانبی:آکنه،هیرسوتیسم(پرمویی)،افسردگی،افزایش وزن،تغییر صدا،آمنوره(قطع قاعدگی)
،الگوهای
نامنظم قاعدگی
آمنوره ناشی از دارو برگشت پذیر است.تخمک گذاری و خونریزی دوره ای معمولا ۶۰-۹۰روز بعد از خاتمه
درمان بر می گردد.امکان باردار شدن در این مدت ممکن است.
توجه:دانازول در درمان سندرم پیش از قاعدگی نیز به کار می رود.
برای درمان سندرم پیش از قاعدگی ۲۵/۱-۵/۲میلی گرم دو بار در روز از روز دهم سیکل تا پایان دوره
قاعدگی
عوارض جانبی:تهوع،استفراغ،سردرد
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

اتاق عمل
دیباچه: گسترش مراکز بیمارستانی دارای اتاق عمل جراحی و نیاز روزافزون به افراد کاردان برای اداره اتاقهای عمل جراحی، بیانگر نیاز جامعه به تکنسین اتاق عمل است. افرادی که میتوانند درمسائل فنی، پزشکان جراح را یاری دهند. فارغالتحصیلان این رشته میتوانند در اتاق عمل به جراحان کمکهای لازم فنی را ارائه دهند. همچنین این دسته از متخصصان میتوانند وسائل جراحی و استریل را جهت استفاده آماده نمایند و اداره اتاق عمل را به عهده گیرند.
درسهای این رشته در طول تحصیل :
دروس اصلی و تخصصی:
تکنیک اتاق عمل عمومی، فن پرستاری، فیزیولوژی، تشریح، شیمی آلی و بیوشیمی، بهداشت فردی و همگانی، انگلشناسی و میکروبشناسی، داروشناسی عمومی و تخصصی، جراحی عمومی و تخصصی، اصطلاحات پزشکی و اصطلاحات رایج در اتاق عمل، کارآموزی عمومی، جراحی زنان و زایمان، بیماریهای داخلی، آسیبشناسی، فیزیک پزشکی و کاربرد آن در اتاق عمل، خونشناسی و انتقال خون، بیهوشی، روشهای احیاء قلبی و ریوی، روانشناسی، کارآموزی در عرصه.
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

پرسنل پرستاری اطاق عمل ها و یک دنیا درد دل
پرسنل پرستاری اطاق عمل ها بر خلاف دیگر پرسنل پرستاری دارای مشکلات سخت و خطرات عمده و وسیعی در رابطه با شغل خود می باشند در سال های گذشته از عمر مطالبات صنفی توجه خاصی به این قشر نگردیده و چه بسا به فراموشی سپرده شده اند.
بر اساس اطلاعيه بين المللي در خصوص مخاطرات شغلي کادر پرستاری اطاق عمل ها ، مهمترين خطرات كاري براي پرستاران اطاق عمل ارتباط مستقيم و تنگاتنگي با عمل جراحي ، بريدگي، زخم، خراشيدگي ها، سوزش و ناراحتي هاي ناشي از استفاده سرنگها، چاقو و وسايل تيز جراحي ، در معرض قرار گرفتن با گازهاي بيهوشي، داروها و اشعه راديواكتيو ، آسیب رساندن به پوست ، غشاهای مخاطی و سیستم تنفسی بر اثر استفاده از مستمر از مواد ضدعفوني و استريليزاسيون ، سوختگی بر اثر تماس با سطوح داغ و تجهيزات الكتريكي معيوب ، در معرض استرسها و اضطرابها و خستگي ها به خاطر كار شيفتي، كارشبانه و ساير فاكتورهاي رواني و سازماني ، دچار شدن به مشكلات عضلاني اسكلتي و دردهاي پشت (كمر درد) به خاطر حمل و جابجايي بيماران سنگين وزن، كار مداوم و در صورتيكه در حالت ايستاده يا قدم زدن باشد مي تواند سبب فرسودگي و مشكلات زانو و ساق شود.
مخاطرات وابسته به شغل کادر پرستاری اطاق عمل ها را می توان به چند دسته تقسیم نمود که عبارتند از :
الف: مخاطرات حادثه اي (سانحه اي): آسيب به انگشتان و پاها بعلت سقوط اشياء ابزار آلات پزشكي و غيره ، سرخوردن، پشت پا خوردن و افتادن در روي سطوح خيس مخصوصاً در طول موقعيتهاي اورژانسي ، سوراخ شدگي و بريدگي ها از طريق اشياء تيز و برنده مخصوصاً با نوك سرسوزن و بريدگي ها با تيغه ها ، سوختگي ها و تاول زدن ها از طريق سطوح داغ اشياء استريل شونده ، شوك الكتريكي از طريق تجهيزات معيوب يا اتصال به زمين غلط يا تجهيزات با عايق كاري معيوب ، كمردرد حاد متعاقب پوزيشن بد بدن يا تحمل فشار زياد هنگام حمل و نقل و انتقال بيماران سنگين
ب: مخاطرات فيزيكي: در معرض قرارگيري با اشعه راديواكتيو بواسطه گرفتن X-Ray و منابع راديواكتيو که اکنون در اتاق عمل ها دستگاه های رادیوگرافی سی ارم وجود داشته و پرسنل اطاق عمل ها بدون وجود حفاظ و پوشش و حتی بدون معرفی آنها جهت طی دوره حفاظت در برابر اشعه و دریافت حقوق آن به این وضعیت ادامه می دهند.
ج: مخاطرات شيميايي: در معرض قرارگيري با داروهاي بيهوشي (N2O ، هالوتان، اتيل برومايد، اتيل كلرايد، اتر، متوهگزيل فلوران و غيره) ، حساسيتها، سوزشها، تحريكات و درماتيتهاي پوستي بخاطر استفاده مكرر از صابونها، شوينده ها و مواد ضدعفوني كننده و غيره ، آزردگي چشمها، بيني، گلو بخاطر در معرض قرارگيري با ذرات آئروسلها و ذرات مايع معلق در هوا از مايعات شوينده و پاك كننده ، مسمويتهاي مزمن بخاطر در معرض قرار گيري طولاني مدت با داروها، مايعات استريليزاسيون (گلوتارالدئيد و غيره) و گازهاي بيهوشي و غيره ، حساسيت با لاتكس بخاطر تماس با دستكشهاي بالاتكس طبيعي و ديگر منابع لاتكس بكار رفته در وسايل پزشكي
د: مخاطرات زيستي: عفونتهاي ناشي از در معرض قرارگيري با خون، مايعات بدن، يا با نمونه هاي بافتي كه شايد بتواند بيماريهايي مثل HIV، هپاتيت B و هپاتيت C را منتقل كند ، خطراتي كه مي تواند يك بيماري نازوكوميال را به فرد منتقل كند مثلاً به خاطر سوراخ شدگي با سرسوزن (مثل: هپاتيت عفوني، سيفليس، مالاريا، سل) ، عواملي كه باعث هرپس كف دست و انگشتان مي گردند، خطراتي كه بصورت خودبخود، بدون علت مشخص ايجاد ميشوند.
ه: مخاطرات ارگونوميك، رواني – اجتماعي و فاكتورهاي سازماني : خستگي، كرفتگي و كمردرد خفيف ناشي از نقل و انتقال بيماران سنگين، كار طولاني مدت در پوزيشن ايستاده - استرسهاي رواني ناشي از احساس مسئوليت سنگين در قبال بيماران ، استرسها و فشارهاي مناسبات و روابط با خانواده و سختي ناشي از شيفت و كار شبانه، اضافه كار و تماس با افراد ناخوش و بيمار مخصوصاً با بيماراني كه از عمل جراحي بهبود نمي يابند، مسائل مربوط و مرتبط با روابط و مناسبات بين فردي با جراحان و ديگر اعضاء تيم جراحي ، در معرض قرار گيري با بيماران ترومايي شديد و وخيم، قربانيان زياد از يك حادثه يا واقعه فاجعه آميز و مصيبت بار و يا برخورد با بيماران شديداً وخيم كه ممكن است دچار سندرم Post – Traumatic stress شوند.
در عرض یک سال گذشته بیش از چند نفر از همکاران اطاق عمل ما قبل از بازنشستگی دچار فوت یا از کار افتادگی شامل مشکلات قلبی ، ریوی ، از دست دادن بینایی و دهها مشکل دیگر گردیدند که این آمار تکان دهنده و نگران کننده در هیچ جایی مورد توجه قرار نگرفته و در جهت رسیدگی به آن تلاشی نگردیده است در صورتیکه مسئولین محترم امر در جهت رسیدگی به این حادثه دیدگان که شرایط سختی را در خصوص درمان و بازگشتن به روال طبیعی زندگی خود طی می نمایند را نیاز بدانند این مرکز حاضر به همکاری در خصوص معرفی و ارائه اطلاعات را دارد.
همچنین بر اساس آمار های موجود در بین پرسنل پرستاری اطاق عمل ها هر کدام دارای تمام یا چند مشکل جسمی و روحی ناشی از کار در اطاق عمل هستند و عدم رعایت استانداردهای حرفه ای و اقدامات پيشگيرانه ، نبود خدمات مشاوره اي براي كاركنان و معظل کمبود نیروی انسانی شاغل در اتاق عمل ها فشار سنگین کار در اتاق عمل ها را برای پرسنل پرستاری آن چند برابر کرده است .
کار و تماس مستقیم پرسنل اطاق عمل ها که با جان و حیات بیماران پیوند خورده است و نقش کلیدی در چرخه درمان بیماران را در بیمارستانها ایفا می نمایند و بخاطر این مساله است که با سختی به کار خود ادامه می دهند تا مبادا جان انسانی به خطر بیفتد ولی این قضیه نباید منجر به به این گردد که نادیده گرفته شده و به فراموشی سپرده شوند چرا که رسیدگی به امور و مشکلات پرسنل پرستاری اطاق عمل سبب می گردد که از بروز مشکلات و خطرات حین عمل برای بیمار و پرسنل پرستاری اطاق عمل جلوگیری بعمل آید .
مهارت ویژه پرسنل پرستاری اطاق عمل ها را در اعمال جراحی ، ارتوپدی ، زنان ، ارولوژی ، گوش و حلق و بینی و حنجره ، توراکس و ..... که اضافه بر مهارت های عمومی و حرفه ای پرستاری آنان را در شناخت و بکارگیری تجهیزات و ابزار گسترده جراحی که شاید از دهها هزار وسیله و دستگاه نیز تجاوز کند از آنها حرفه ای ترین نیروی پرستاری و پرستاری بحران را بوجود آورد که هیچ حقی را بابت مهارت های حرفه ای خود دریافت نمی نمایند و کارانه و دستمزد های آنها همانند دیگر کادر پرستاری است که در صورتیکه دستمزد و پرداخت های کارانه ، ویژه و غیره آنها را متناسب با خدماتشان پرداخت گردد می توان سطح رضایتمندی را در بین آنها بالا برد و انگیزه پرستاری را در میان آنها ارتقا داد.
از دیگر مشکلات این قشر عدم امکان شرکت در کلاس های بازآموزی ، همایش های تخصصی و سمینارها بر اثر اشتغال در اتاق عمل می باشد که باعث گردیده است بیش از نود درصد این پرسنل از امکان شرکت در این قبیل موارد آموزشی باز مانند و مورد دیگر عدم پیگیری طرح ارتقای تحصیلی بهیاران اطاق عمل می باشد که سالهاست در اطاق عمل ها مشغول بوده و تغییر عنوان آنها به کاردان اطاق عمل بعد از یک آزمون علمی می تواند پاداشی باشد به سالها تلاش آنها در نجات جان بیماران .
عدم وجود حق استراحت در بین اعمال جراحی ، عدم وجود سهمیه تغذیه بالاخص شیر بخاطر ایستادن های طولانی و بوجود آمدن مشکلات استخوانی و هزاران مشکل دیگر که بصورت لاینحل باقی مانده است.
این سبزپوشان که تمام مدت خدمت خود را در محیط بسته ای به نام اطاق عمل سپری می کنند و سخت ترین فشارها را تحمل می کنند اکنون چشم به یاری مسئولین پرستاری و بهداشت و درمان کشور بالاخص مسئولین سازمان نظام پرستاری و وزارت بهداشت و درمان دوخته اند تا عاقبت خود را در فوت و از کارافتادگی ناشی از کار پرستاری خود در اطاق عمل نبینند.
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

|
 |
|
|
|
|
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

ايران در علم داروسازي به پيشرفت هاي خوبي رسيده است
رييس دانشگاه علوم پزشکي استان کرمان گفت : ايران طي سال هاي گذشته به پيشرفت هاي خوبي در علم داروسازي رسيده است .
"محمدجواد زاهدي " دوشنبه شب در آيين افتتاح يازدهمين همايش علوم دارويي کشور درکرمان افزود:در حال حاضر داروهايي که در کشور ساخته مي شوند باعث صرفه جويي مناسبي در زمينه واردات دارويي شده است .
به گفته وي ،برگزاري چنين همايش هايي در ارايه ايده هاي علمي جديد در زمينه داروسازي مي تواند بسيار موثر واقع شود.
وي تصريح کرد: پرداختن به مباحث جديد علوم دارويي از جمله رهيافت هايي است که مي تواند آغازگر عصر جديدي در زمينه علوم دارويي ، به ويژه " نانو تکنولوژي " و "بيو تکنولوژي " باشد.
دکتر زاهدي ، بااشاره به جوان بودن دانشکده داروسازي استان کرمان افزود: اين دانشکده هم اکنون در زمره دانشگاه هاي تيپ يک کشور محسوب مي شود.
وي ادامه داد: هم اکنون يک سوم فارغ التحصيلان اين دانشگاه در دوره هاي تخصصي پذيرفته شده اند.
رييس انجمن متخصصان علوم دارويي ايران نيز در اين آيين گفت : برگزاري چنين گردهمايي هايي لازمه پيشرفت بشري در علوم دارويي محسوب مي شود.
"فرشاد حسيني شيرازي "، برگزاري نشست هاي و گردهمايي هاي تخصصي را از ويژگي هاي مهم يازدهمين همايش علوم دارويي ايران عنوان کرد.
در ادامه اين آيين ، از بنيانگذار دانشکده داروسازي استان کرمان ، دکتر "شمس اردکاني " با اهدا لوح تقدير تجليل به عمل آمد.
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

داروسازي
داروسازي از گذشتههاي دور در بين مردم وجود داشته است و تاريخي بس طولاني دارد. در ايران مردم از گياهان به عنوان مرهم دردهاي خود استفاده ميكردند. طبيبان گذشته يا به قولي حكيمان بوسيله داروهاي گياهي بيماران خود را درمان ميكردند. اكنون نيز در طب سنتي از بسياري از داروهاي گياهي استفاده ميشود و بسياري از مردم هنوز هم داروهاي گياهي را بيشتر از داروهاي شيميايي ميپذيرند و خود را به وسيله آنها درمان ميكنند. از آنجايي كه بسياري از بيماريهاي توسط داروهاي گياهي درمان نميشود دانشمندان و شيميدانان روشهاي شيميايي را براي توليد دارو پيش گرفتند.
از زمان جنگ جهاني دوم كه پني سيلين كشف شد راهنماي تازهاي براي علم داروسازي باز شد و داروهاي زيادي به دليل كشف پني سيلين توليد شد.
از قديم ايام دارو و مصرف آن در ين مردم جهان وجود داشته است و قدمت بسيار طولاني دارد در كشور ايران بيشتر مردم از گياهان داوريي استفاده ميكردند كه هنوز هم در بعضي از مناطق رواج دارد و حكيمان آن روز به وسيله گياهان بيماران خود را درمان ميكردند و بعضي از افرادي كه فعلا در طب سنتي فعاليت دارند از گياهان دارويي استفاده ميكند و مردم هم بعضي طوري عادت كردند كه به هيچ وجه از داروهاي شيميايي استفاده نميكنند و فقط از داورهاي گياهي استفاده ميكنند ولي بشر به اين باور رسيد كه همه بيمارها بوسيله گياهان درمان نميشود و بايد از روشهاي شيميايي استفاده نمود و دانشمندان در اين حوزه فعاليتهاي بسيار... را شروع كردهاند بطوري كه از جنگ جهاني دوم پني سيلين كشف شد و به دنبال آن داروهاي ديگر به روي كار آمد و امروزه دارو به عنوان يك ابزار مؤثر و كارا در علم پزشكي و دندانپزشكي و دامپزشكي مورد استفاده قرار ميگيرد زيرا اگر داروي خوب و مفيد نباشد فعاليت پزشكان نيز بي فايده خواهد بود و هرچه داروها كارسازتر باشد در حقيقت به علم پزشكي نيز بهاي بيشتري داده ميشود از اين رو تمام كشورها رشتهاي به نام داروسازي را در عرصه دانشگاههاي خود داير نمودهاند و دانشجويان كه وارد دانشگاه ميشوند با ساخت و ساز داروهاي آشنا شده و به دليل اين كه فرمولاسيون اغلب داروها از كشورهاي خارج وارد ميشود داورسازان ايران نقش عمدهاي در اين كار ندارند ولي فعلا كشور خودمان نيز اكثر داروها را توليد مينمايد و فعاليت داروسازان روز به روز مهمتر ميشود علم دارو سازي بر پايه علم شيمي استوار است و دانشجوياني كه وارد اين رشته ميشوند علاوه بر دروس زبانهاي خارجي و شيمي عمومي و... درسهاي تخصصي مربوطه را در زمينه شيمي تجزيه، شيمي آلي، شيمي دارويي، بيوشيمي، فارماكولوژي، سمشناسي، گياهشناسي و فارماكودينامي آموخته و اكثر داروها را روي حيوانات آزمايش ميكند و محاسن و عوارض آن را مورد بررسي قرار ميدهند.
طول مدت تحصيل اين رشته در مقطع دكترا 6 سال است كه افراد بعد از ترم هشتم به عنوان كارآموز وارد داروخانه يا كارخانه داروسازي ميشوند و كم كم فعاليت خود را شروع مينمايند و اين رشته در ايران براي افرادي كه محقق ميشوند داروخانه داير نمايند بسيار پردرآمد ميباشد و... اين كه ادامه تحصيل در اين رشته نيز در دانشگاههاي كشور وجود دارد و در رشتههاي تخصصي مثل شيمي دارويي، رشته فارماكولوژي و سمشناسي ميتوان ادامه تحصيل داد.
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

|
||||||||||||||||||||||||||||||||||
|
||||||||||||||||||||||||||||||||||
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

| داروسازی یا فارماکولوژی عبارتست از: مطالعه واکنش متقابل داروها (یا مواد شیمیایی) و موجودات زنده که منجر به ایجاد اثرات زیستشناسی این ترکیبات میگردد. و دارو (Drug) در درمان بیماری و تشخیص و یا پیشگیری از بیماریها به کار میرود. داروها ممکن است منشاء گیاهی (مانند بلادونا) و یا منشاء معدنی (مانند کلسیم) و یا منشاء حیوانی (مانند انسولین) و یا منشاء شیمیایی (مانند آسپرین) داشته باشند. |
علوم مرتبط داروسازی
- علوم پایه پزشکی و داروسازی: علوم مرتبط و علوم اضافه شده
- آناتومی: مطالعه ساختمان فیزیکی موجودات زنده میباشد. در مقابل آناتومی ماکروسکوپی یا آناتومی گیاهی، سیتولوژی و هیستولوژی یا بافت شناسی، درباره ساختمانهای میکروسکوپی میباشند.
- شیمی حیات: مطالعه شیمی موجود در موجودات زنده، بخصوص درباره ساختمان و عملکرد اجزا شیمیائی آنها میباشد.
- بایواثیک: میدان مطالعهای از جنبه فلسفه و مذهب در مورد ارتباط بیولوژی، علم، داروسازی و اخلاق میباشد.
- بایواستاتیک
- سلول شناسی: مطالعه میکروسکوپی یاختههای منفرد میباشد.
- امبریولوژِی یا جنین شناسی: مطالعه توسعه اولیه موجودات زنده میباشد.
- اپیدمولوژی: مطالعه دموگرافی روند بیماری میباشد، و شامل مطالعه همهگیریها میباشد، هر چند به این محدود نمیشود.
- سلامت عمومی
- ژنتیک: مطالعه ژنها، و نقش آنها در توارث بیولوژیکی.
- هیستولوژی: مطالعه ساختمانهای بافتهای بیولوژی با میکروسکوپ نوری و میکروسکوپ الکترونی میباشد.
- ایمنی شناسی: مطالعه سیستم ایمنی میباشد، که به طور مثال در انسان شامل سیستم ایمنی مادرزادی و ... میباشد.
- میکروبیولوژی: مطالعه میکروارگانیزمها است که شامل protozoa، باکتری ، fungi و ویروسها میباشد.
- عصب شناسی: موضوعی است که به بررسی مکانیسمهای اثر دارو، پاسخ بدن به دارو را روشن میکند.
داروسازی صنعتی (چگونگی تهیه داروها)
تولید دارو در مقیاس بسیار زیاد را "داروسازی صنعتی"مینامند. وقتی یک ماده شیمیایی که احتمال دارد اثر دارویی داشته باشد و در آزمایشگاه سنتز شد، برای آزمایشهای بالینی حیوانی و انسانی فرستاده میشود، از آنجایی که این آزمایشها بر روی تعداد محدودی صورت میپذیرد، مقدار داوری لازم را در همان آزمایشگاه میتوان تهیه نمود. وقتی یک دارو از تمامی آزمایشهای بالینی موفق بیرون آمد و اجازه ورود به بازار را گرفت، باید آن را در مقادیر خیلی زیاد یا اصطلاحا در مقیاس صنعتی تولید نمود. این اولین مرحله دشوار کار است، چرا که در بسیاری از موارد روشهای آزمایشگاهی، برای مقادیر بسیار زیاد قابل اجرا نیستند و باید برای یک تولید در مقیاس صنعتی یک روش خاص صنعتی پیدا کرد.
بارها دیده شده است، سنتر جسم در آزمایشگاه با راندمان بسیار بالا انجام گرفته ولی چندین سال طول کشیده تا روش صنعتی آن بدست آید و چه بسا آن دارو برای تولید صنعتی مقرون به صرفه تشخیص داده نشده است. پس برای تبدیل یک سنتز آزمایشگاهی به تولید صنعتی تحقیقات جدید را باید از ابتدا شروع کرد. مدیریت یک کارخانه پس از تعیین روشهای تولید صنعتی یک دارو، پا به مرحله بعدی میگذارد که مرحله تهیه مواد اولیه برای تولید صنعتی یک داروی خاص میباشد. مهمترین ماده، همان ماده شیمیایی است که اثر دارویی دارد و اصطلاحا آن را "ماده موثر" مینامند. به دلایل گوناگون فیزیک و اینکه دارو به چه شکلی (قرص، کپسول، شربت و..) باید تهیه شود، مواد دیگری را همراه ماده موثر میکنند. که آنها را "مواد جانبی" مینامند. حال این مساله که ماه موثر و مواد جانبی چگونه و به چه نسبت باید با هم مخلوط شوند تا یک شکل دارویی با شرایط مناسب را بدست آورند، خود فصلی جدید در تحقیقات است، که یک کارخانه یا خود مستقیما به نتیجه میرسد و یا روشهای دیگر کارخانجات را از آنها خریداری مینماید، همچنانکه کارخانههای تولید مستقیم ماده موثره میتواند آن را از مراکز دیگر خریداری نماید.
در سفارش تهیه مواد اولیه تمامی مواد از قبیل ماده موثره و مواد جانبی در نظر گرفته میشوند. البته خرید مواد نیز مسائل مربوط به خود را دارد. مساله بسیار مهم در امر سفارش و خرید، در نظر گرفتن زمان است. چون برنامه تهیه مواد اولیه معمولا چندین ماه به طول میانجامد، باید دقت نمود تا زمان سفارش متناسب با زمانبندی تولید باشد. مثلا اگر تهیه مواد اولیه تولید یک دارو شش ماه طول میکشد، باید شش ماه قبل از تاریخ تولید طبق زمانبندی، سفارش مواد انجام شود. البته کارخانجات معمولا در هر مرتبه سفارش مواد، برای تولیدات دو تا سه سال خود، ماده را تهیه مینماید. هنگامی که تمامی مواد اولیه موجود باشد، کار تولید را میتوان شروع کرد. تولید، با توجه به خصوصیات فیزیکی و شیمیایی ماده موثره و مواد جانبی و همچنین شکل دارویی که باید تولید شود، میتواند به روشهای گوناگون و با دستگاههای متفاوتی صورت پذیرد. به همین علت کارخانجات به بخشهای کوچکتری تقسیم میشوند و هر بخش مسئول تهیه یک نوع فرآورده است. مثل بخشهای قرص، کپسول، شربت، محلولهای تزریقی، کرم و پماد، آمپول و ... .
داروسازی بالینی
داروسازی بالینی یکی از شاخههای داروسازی است که در ایران از رشتههای تخصصی داروسازی محسوب میشود و بیشتر در زمینه مشاوره دارویی برای پزشکان فعالیت دارد. پزشکان متخصص میتوانند پاسخ سوالات تخصصی دارویی خود را از داروسازان بالینی دریافت کنند. این رشته نیز مانند رشته پزشکی به زیر شاخههای متعدد از قبیل کودکان، عفونی، داخلی، مراقبتهای ویژه و غیره تقسیم میشود. امروزه در دنیا به تعداد تخصصهای پزشکی موجود، تخصصهای داروسازی بالینی به وجود آمده است. هدف از این رشته "مصرف بهینه دارو" یا به عبارتی جایگزین نمودن داروهای تجویز شده با داروهای بهتر، کاهش مصرف اقلام دارویی، تغییر مقادیر مصرف دارو (کم یا زیاد کردن مقدار مصرف دارو) میباشد. مصرف بهینه فقط کم مصرف کردن نیست بلکه درست مصرف کردن است.
برخی از وظایف این گروه از متخصصین عبارتند از: بررسی تاریخچه دارویی بیمار، نظارت بر مصرف صحیح دارو توسط بیمار، بررسی عوارض جانبی داروها و گزارش آنها، پیگیری غلظتهای دارویی در بیماران برای جلوگیری از مسمومیتها، دستیابی به دوز صحیح درمانی (پایش) و کم کردن مدت بستری شدن بیماران و ارائه مشاوره دارویی به پزشکان.
داروسازی رشتهای بالینی است، زیرا داروساز با بیمار سروکار دارد و آخرین حلقه زنجیره درمانی است. داروخانه محلی است که در آنجا داروساز میتواند اطلاعات لازم را در اختیار بیمار قرار دهد تا با مصرف صحیح دارو به نتیجه مطلوب درمانی دست یابد. از همین رو، یکی از اهداف گروه داروسازی در دراز مدت این است که دوره عمومی داروسازی را به سمت داروسازی بالینی سوق دهد تا داروسازانی که به مردم خدمات دارویی ارائه میدهند، کارآیی لازم برای پاسخگویی به سوالات بالینی بیماران را داشته باشند و در ضمن بتوانند با پزشکان ارتباط بهتری برقرار کنند و تبادل نظر نزدیکتری با پزشکان و سایر حرف پزشکی داشته باشند. اینها همه، با تغییر در آموزش داروسازی مقدور خواهد بود. در برنامهریزی آموزش داروسازی، که دو سال گذشته مورد بازنگری قرار گرفته است، آموزش موادی تحت عنوان "داروسازی جامعهنگر" منظور شده است که در آینده به اجرا در خواهد آمد.
داروساز بالینی میتواند خدمات بسیاری در سطح بیمارستانها ارائه دهد. در حال حاضر در کشور ما در برخی از بیمارستانهای تهران از جمله بیمارستان دکتر شریعتی، بیمارستان روزبه و تا حدودی در بیمارستان امام خمینی این خدمات با همکاری پزشکان و داروسازان ارائه میشوند.
مشکل داروسازی در کشور ما عدم توسعه داروسازی بیمارستانی است. داروخانهها، بیشتر شبیه انبار دارویی هستند و بیمارستانها برای ارائه خدمات دارویی در داروخانههایشان سرمایهگذاری نکردهاند، در نتیجه این موضوع در ارائه خدمات بالینی اثر منفی به جای گذاشته است، زیرا برای داشتن خدمات دارویی بالینی خوب، ناچار به داشتن داروخانه بیمارستانی خوب و همچنین داروساز بیمارستانی هستیم. قابل ذکر است که با سرمایه گذاری روی داروسازی بالینی و داروسازی بیمارستانی به دلیل کاهش مدت بستری بیمار در بیمارستان، بازگشت نیروی کار به جامعه، و مصرف بهینه دارو و کاهش هزینههای دارویی، در کل هزینههای درمانی کاسته خواهد شد.
تاریخچه داروسازی در ایران
- در سال 1335 رشته داروسازی از دانشکده پزشکی، داروسازی دندانپزشکی، داروسازی و دندانپزشکی جدا شد و به صورت رشته ای مستقل در رئیس این دانشکده دکتر مهدی نامدار بود.
- از سال 1342 به بعد نظام آموزش داروسازی که از نظام فرانسوی اقتباس شده بود به نظام آمریکایی تبدیل شد و از سال تحصیلی 1343-1342 دروس این رشته به صورت واحدهای درسی ارائه گردیدند.
- از سال 1350 به بعد دوره تحصیلی در دانشکدههای داروسازی به صورت 6 سال پیوسته تصویب شد که به فارغ التحصیلان پس از گذراندن پایان نامه تحقیقاتی درجه دکترای داروسازی داده میشود.
راههای تجویز دارو
داروها ممکن است از راههای مختلفی که در زیر گفته شده است تجویز شود.
از راه زیرزبانی: قرص و یا قطره
از راه رکتوم یا واژن: شیاف ، محلول
از راه استمعال موضعی: مالیدنی، قطره (چشم و گوش و بینی)
از راه استشناقی: (اسپری، اینهالر و …)
بیشتر داروها را پزشک پس از شنیدن شرح حال بیماران از زبان خود بیمار و معاینه او، تجویز میشود، و برخی داروها نیز هستند که بدون نیاز به نسخة پزشک در اختیار بیماران گذارده میشوند مانند برخی مسکنها (مانند استامینوفن، …) و ویتامینها و بعضی شربتهای سرفه، قابل ذکر است که بیمارانی که داروها را بدون نسخه پزشک خریداری مینمایند اطلاع درستی از آنها ندارند و چه بسا دارویی را نابجا به کار برند و یا به علت ندانستن اثر جانبی آن دستخوش عوارض ناگواری شوند، بنابراین نباید خودسرانه و بدون مشورت با پزشک دارو مصرف کرد یا داروی خود را به دیگران توصیه کرد. لازم به ذکر است پس از مطالعه این کیف و پی بردن به اثرهای مفید درمانی و اثرهای سوء جانبی داروها، مجاز نیستند که بر اساس این اطلاعات دارویی که بر اساس این اطلاعات دارویی برای خود و دیگران تجویز کنند.
مباحث مرتبط با عنوان
- آلرژی دارویی
- اختلالات دارویی و عوارض جانبی داروها
- تاریخچه داروسازی
- داروسازی
- فرهنگ مصرف دارو
- گیاهان دارویی
- مراحل تولید دارو
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

معرفی رشته داروسازی
بسیاری از مردم و از جمله تعداد قابل توجهی از داوطلبان آزمون سراسری شناخت صحیحی از رشته داروسازی ندارند. آنها نمیدانند که شغل فارغالتحصیل داروسازی، دارو فروشی نیست و حتی هدف این رشته نیز فقط تربیت داروساز نمیباشد. چرا که داروسازی تنها یکی از تخصصهای فارغالتحصیل این رشته است.
باید دانست که در علم پزشکی برای مداوای یک بیمار، روشهای متعددی از جمله دارو درمانی، جراحی و روان درمانی وجود دارد که در این میان دارو درمانی به عنوان متداولترین شیوه در تمام دنیا شایع است و رشته داروسازی، رشتهای است که در همین زمینه با بیماران و مردم مرتبط میگردد. همچنین یک داروساز در صورت ناموفق بودن رژیم دارو درمانی باید علل عدم موفقیت را بررسی کند. از همین رو میتوان گفت رشته داروسازی بخشی از علوم پزشکی است که در رابطه با تولید و ساخت دارو، بررسی وضعیت دارو در بدن انسان و موجودات زنده و میزان تأثیر دارو در سلامت جامعه و کم کردن بحرانهای بیماریزا نقش ایفا میکند. به عبارت دیگر رشته داروسازی به شناخت ماده مؤثر، فرموله کردن این ماده (تبدیل ماده مؤثر به فرمی که قابل مصرف برای بیمار باشد مثل قرص، کپسول، شربت یا استفاده از روشهای تزریقی) و بررسی اثرات دارو بر بدن بیمار میپردازد.
شاید جالب باشد که بدانید حدود ۳۰ تا ۵۰ درصد علت ناموفق شیوه مداوای یک بیمار، به دارو مربوط میشود؛ یعنی کیفیت دارو، انتخاب نوعدارو و نحوه استفاده از دارو (این که بیمار دارو را با چه مواد غذایی یا داروهای دیگر استفاده کرده است) میتواند اثر دارو را تضعیف کند. و این وظیفه یک داروساز است که علت را تشخیص دهد و در این زمینه پزشک معالج را راهنمایی کند.
داروسازی تلفیقی از علوم پایه و بالینی است و به همین دلیل توانمندی در دروس فیزیک، شیمی و زیستشناسی برای این رشته ضروری است. همچنین دانشجوی این رشته برای ارائه خدمات به بیماران باید بتواند با افراد به درستی ارتباط برقرار کرده و خوب صحبت کند و در ضمن فردیسختکوش و جدی باشد چون دروس این رشته بسیار فراگیر و متنوع بوده و هم جنبه حفظی و هم جنبه تحلیلی دارد و در نتیجه به همت و تلاش قابل توجه نیازمند است.
حدود ۹۰ درصد فارغالتحصیلان این رشته جذب بازار کار میشوند که از این میان بیش از ۸۰ درصد جذب داروخانهها و مابقی در صنایع داروسازی (صنعت ساخت و کنترل دارو) و کارخانههای آرایشی ـ بهداشتی مشغول به کار میشوند یا در کارهای اجرایی وزارت بهداشت، درمان و آموزش پزشکی فعالیت میکنند. از سوی دیگر در حال حاضر حدود ۹۷ درصد داروهای مورد نیاز کشور (از نظر عددی) در کارخانههای متعدد داروسازی داخل کشور ساخته میشود و بدون شک این کارخانهها به کارشناسان داروسازی نیاز دارند. این در حالی است که اکثر کارخانههای داروسازی کشور دارای واحدی به نام واحد تحقیقات هستند و امکان فعالیتهای تحقیقاتی برای فارغالتحصیلان علاقهمند مهیا است.
درسهای رشته داروسازی در طول تحصیل:
دروس پایه:
بیولوژی نظری، فیزیک نظری، ریاضیات پایه و مقدمات آمار، شیمی عمومی، بیوشیمی ، فیزیولوژی ، شیمی آلی ، تشریح، اصول خدمات بهداشتی،آمار حیاتی، شیمی تجزیه، میکروبشناسی نظری و عملی، انگلشناسی و قارچشناسی، ایمونولوژی، کمکهای اولیه، کامپیوتر.
دروس تخصصی:
گیاهشناسی دارویی، اشکال دارویی، تغذیه و رژیم درمانی، مواد خوراکی نظری، مدیریت در داروسازی، درمانشناسی، اطلاعات دارویی، شیمی دارویی، فارماکولوژی، مفردات پزشکی ، فرآوردههای دارویی بیولوژیکی، فیزیکال فارماسی، روشهای دستگاهی، سمشناسی ، بیوفارماسی، داروسازی صنعتی ، کنترل میکروبی دارویی ، کارآموزی صنعت، زبان تخصصی، مقدمات داروسازی، گیاهشناسی داروسازی، کارآموزی داروخانه. (بیشتر درسهای این رشته همراه با آزمایشگاه ارائه میشود).
دانشگاههای پذیرنده رشته داروسازی:
دانشگاههای علوم پزشکی و خدمات بهداشتی ـ درمانی اصفهان، اهواز، تبریز، تهران، شهید بهشتی ـ تهران، شیراز، کرمان، کرمانشاه، مازندران ـ ساری ، مشهد.
مقاطع تحصیلی: دکترای حرفهای
دورهها: روزانه
نام و تعریف رشته:
رشته دکترای عمومی داروسازی Doctor of Pharmacy Pharm. D شاخه ای از علوم پزشکی است که به منظور رفع نیاز های خدمات داروئی جامعه در سازمان های مرتبط با دارو تاسیس شده است.
تاریخچه رشته و پیشرفت های جدید:
با توجه به نیاز بشر به درمان بیماری ها و همچنین پیشرفت علم شیمی و بیولوژی و همچنین ارتباط تنگا تنگ علوم مختلف و همچنین گشوده شدن عرصه برای ارائه روش های جدید درمانی بااستفاده از دارو های جدیدتر و موثر تر رشته داروسازی از ابتدای قرن بیستم به عنوان یک رشته مستقل مطرخ گردید که این امر در ایران با استقلال این رشته از رشته پزشکی و تاسیس دانشکده داروسازی در سال ۱۳۱۳ در دانشگاه تهران محقق گردید. به مرور زمان و با توجه به نیاز کشور به استفاده از خدمات داروسازان و همچنین احساس ضرورت بر تدوین برنامه های تحصیلی این رشته، دانشکده های داروسازی دیگری در تبریز، اصفهان، مشهد، اهوازو سپس شهید بهشتی، کرمان، شیراز، ساری و کرمانشاه تاسیس گردید. همچنین برنامه رشته داروسازی به صورت مدون در سال ۱۳۶۱ توسط شورای انقلاب فرهنگی ارائه که این برنامه با کمی تغییر در سال ۱۳۶۷ بازنگری گردیده است. امروزه علاوه بر تاسیس دانشکده های داروسازی هر دانشکده به لحاظ رشد و تحولات عظیم علمی اقدام به تاسیس مراکز تحقیقاتی و همچنین با توجه به نیاز جامعه به خدمات تخصصی تر اقدام به تاسیس و را ه اندازی رشته های تخصصی نموده است.
فلسفه تدوین برنامه ( ارزشها و باورها ):
حفظ سلامت انسان و محیط زندگی وی از حقوق اصلی او محسوب می شود و در رشته داروسازی نیز با توجه به کاربردهای تعیین کننده آن در تامین سلامت جامعه در راستای تحقق عدالت اجتماعی، بر مد نظر گرفتن این حق اساسی تاکید می شود . دانشمندان مسلمان و ایرانی در شناخت محیط زندگی و داروها پیشقدم بوده اند و دراین برنامه بر روح حاکم بر فرهنگ غنی ملی در زمینه های اقلیم شناسی و جنبه های اخلاقی بخصوص اخلاق پزشکی تاکید دارد. همچنین از نیازهای اساسی انسانها تمایل به رشد و تعالی است و انسانها فطرتا طالب شناخت بهتر خلقت هستند . لذا دراین برنامه بر افزودن اطلاعات ، ایجاد نگرشهای لازم و تقویت جنبه پژوهشگری و دستیابی به نهانهای خلقت توجه می شود و سعی می گردد با بکار گیری شیوه های جدید و قدیم تعلیم و تربیت در جهت افزایش قدرت تفکر ، استقلال ، تصمیم گیری و افزایش توان حرفه ای فراگیرندگان با توجه به نیازهای جامعه و اولویت های ملی با بهره گیری از فراگیری مداوم گام برداشته شود.
رسالت (Mission):
ماموریت اصلی تربیت دانش آموختگانی است که می توانند در نظام های بهداشتی و تامین سلامت و آموزشی ، پژوهشی ، برنامه ریزی و خدماتی مربوط به داروها انجام وظیفه کنند با تربیت این نیروها تامین سلامتی پیشرفت خواهد داشت . همچنین با استفاده از متدها و تکنیکهای جدید ساخت دارو و ارائه مشاوره به تشخیص درمان و پیش گیری از بیماری ها کمک می شود. بطور کلی این رشته بر خلاقیت ، نوآوری ، کارگروهی و اخلاق حرفه ای نیز تاکید دارد.
چشم انداز (Vision):
در یک دنیای درحال تغییر و. تحول و پیشرفت ، دانش آموخته داروسازی نقش موثر و کارآمدی در ارتقای سطح علمی در مقطع آموزش و پژوهش و پاسخ گویی به نیازهای در حال تحول خدمات بهداشتی جامعه را با همکاری سایر متخصصین گروه پزشکی خواهند داشت . امید می رود با اجرای موفق این برنامه آموزشی سطح علمی در این رشته ارتقا یافته و در حد استانداردهای بین المللی باشد و کشور و جامعه را با پیشرفت های علمی دنیا هماهنگ نماید. مطابق استانداردهای بین المللی ، دکتر داروساز باید جایگاه های واقعی خود را در حلقه درمان جامعه کسب نماید . لذا امید می رود که این رشته بتواند لااقل در ده سال آینده جایگاه واقعی خود را از لحاظ رفع نیازهای حرف وابسته در سطح ملی و حتی بین المللی کسب نماید.
اهداف کلی (Aims):
از دانش آموختگان این رشته انتظار می رود اطلاعات عمومی کافی در جنبه های مختلف علوم دارویی داشته و نیازهای جامعه را در این ارتباط حل نماید . اهداف کلی این رشته عبارتند از :
الف- برآوردن نیازهای عمومی آموزشی و پژوهشی برای فهم بهتر علم داروسازی وعوامل مرتبط با این علم
ب- آشنایی با پژوهش های علمی و عملی در حیطه علوم دارویی
ج) افزایش مهارت ها و آگاهی ها در خصوص
- شناخت کامل خصوصیات داروهای موجود در فارماکوپه داروئی
- توانایی اداره داروخانه های عمومی و تخصصی و راهنمایی بیماران و مشاوره پزشکان در استفاده درست از داروها
- ساخت داروها و مواد آرایشی بهداشتی در حد داروخانه
- ساخت داروها و مواد آرایشی بهداشتی در صنعت
- کنترل کمی و کیفی داروها و مواد غذایی و آرایش بهداشتی
- پیشگیری از سمیت و عوارض جانبی داروها و اطلاع رسانی داروها
- آشنایی با مراجع و رفرانس های داروسازی و علوم دارویی
- توان شناخت و برنامه ریزی برای حل مسائل مرتبط با دارو و سلامت در سطح ملی
- فرهنگ ها و عقائد جوامع گوناگون
- امور پژوهشی و آموزشی محیط پیرامون خویش
- تحکیم اخلاق حرفه ای
نقش های دانش آموختگان رشته داروسازی عبارتند از :
۱) خدماتی
۲) مدیریتی
۳) مشاوره ای و آموزشی
۴) پژوهشی
وظایف حرفه ای دانش آموختگان:
درنقش خدماتی می توانند در:
۱) داروخانه شهری به عنوان مسئول که بر حسن اجرای امور نسخه پیچی و راهنمائی متقاضیان خدمات داروئی نظارت دارد، ارائه خدمات نماید.
۲) داروخانه بیمارستانی به عنوان مسئول فنی که بر حسن اجرای امور نسخه پیچی و تامین داروهای بخش های مختلف بیمارستان و راهنمائی متقاضیان خدمات داروئی نظارت دارد، ارائه خدمت نمایند.
در نقش مشاوره ای و آموزشی می توانند:
۱) در داروخانه اعم از شهری و بیمارستانی در انتخاب و مصرف صحیح داروها به بیماران و پزشکان کمک نمایند
۲) با ارائه اطلاعات صحیح به پزشک و بیمار باعث کاهش عوارض سمی و جانبی داروها گردد.
درنقش مدیریتی می توانند:
۱) در سازمانها و موسسات داروئی به عنوان مدیر فعالیت نماید
۲) در کلیه امور مربوط به دارو اعم از ارتباط با کارخانه های داروسازی یا دیگر مراکز تولید دارو ، و شبکه های بهداشتی در سطح اجرائی و نظارتی ارائه خدمات نمایند
۳) در کارخانه های داروسازی بر ساخت و کنترل داروها به عنوان مسئول فنی نظارت نمایند.
در نقش پژوهشی می توانند:
۱) با توجه به اهداف رشته، با مطالعه پیرامونی در خصوص الگوی مصرف دارو و نوع بیماری ها منطقه فعالیت به افزایش سطح آگاهی پزشکان در آن منطقه مشخص کمک نماید.
۲) در بخش های پژوهشی شامل مراکز تحقیقاتی و همچنین تحقیق و توسعه کارخانه های داروسازی ارائه خدمات نماید.
استراتژیهای تدوین برنامه:
این برنامه مبتنی است براستراتژی تلفیقی ( دانشجو یا استاد محوری بر حسب نوع درس و شرایط ) ، استفاده از فنون جدید یادگیری و یاددهی و پژوهش ، آموزش در محیط کار واقعی ، تحلیل وظایف حرفه ای آینده شناخت علوم و ابزارها و تکنیکهای تخصصی جدید.
همچنین در این برنامه بر حسب شرایط از فنونی نظیر کار و تمرین عملی در محیط آزمایشگاه و فیلد ، کار در گروههای کوچک ، طرح و حل مسئله ، شیوه های آموزشی Modular و خودآموزی ، استفاده از کامپیوتر ، سخنرانی ، ارائه سمینار و فعالیت های آموزشی نظری توسط فراگیرنده demonstration و evidence based approachکه بیشتر در بخش آموزشهای بالینی و کارورزی ها بکار می رود استفاده خواهد شد.
شرایط و نحوه پذیرش دانشجو:
پذیرش دانشجو از طریق آزمون سراسری و به صورت متمرکز خواهد بود
رشته های مشابه رشته داروسازی در خارج از کشور:
این رشته در مقاطع مختلف اعم از لیسانس فوق لیسانس و دکتری در خارج از کشور وجود دارد
مشخصات دوره دکتری عمومی داروسازی:
طول دوره تحصیل :
حداقل طول دوره دکتری داروسازی ۵/۵ سال می باشد.
مرحله اول : دروس عمومی و اختصاصی علوم پایه
مرحله دوم : دروس اختصاصی داروسازی ، کارآموزی کاراموزی در عرصه ، پایان نامه
در پایان مرحله اول، امتحان جامع علوم پایه برگزار می شود و قبولی درامتحان جامع شرط ورود به دوره های بعدی می باشد
تعداد کل واحدهای درسی : ۲۰۹ واحد
واحدهای عمومی : ۲۲ واحد
واحد علوم پایه : ۵۸ واحد
واحدهای اختصاصی : ۱۲۹ واحد
وضعیت ادامه تحصیل در مقاطع بالاتر:
پس از اخذ مدرک دکترای عمومی دارو سازی به شرط داشتن معدل کل بالاتر از ۱۵، دانشجو می تواند در امتحان دوره تخصصی شرکت کند. دانشجویان پذیرفته شده در دوره تخصصی بسته به گرایش تحصیلی خود، واحدهای گوناگون و متنوع دیگری را (تقریبا ۴۰ واحد) در سطح پیشرفته و تخصصی می گذرانند که بخش عمده آن پایان نامه تخصصی است.
قبل از انتخاب پایان نامه تخصصی، دانشجو باید در امتحان جامع تخصصی که در سطح کشور برگزار می شود نمره قبولی را کسب نماید.
سر انجام پس از نگارش و دفاع از پایان نامه به اخذ مدرک دکترای تخصصی (P.h.D) نایل می آید.
رشته های تخصصی دارو سازی که در حال حاضر در داخل کشور ارایه می گردند عبارت است از: شیمی دارویی، دارو سازی ، مفردات پزشکی، رادیو فارماسی، فارماکولوژی، مواد خوراکی و آب شناسی، فرآورده های آرایشی و بهداشتی، دارو سازی بیمارستانی، فرآورده های بیولوژیک، زهر شناسی. علاوه بر رشته های یاد شده، فارغ التحصیلان رشته دارو سازی عمومی می توانند در تخصص های علوم پایه پزشکی نظیر: بیو شیمی، انگل شناسی پزشکی، میکرب شناسی پزشکی، فیزیولوژی، آمار حیاتی، تغذیه، ایمونولوژی، ویروس شناسی و ژنتیک نیز شرکت نمایند.
در همین رابطه بخوانید:
- معرفی رشته گیاهان دارویی (علوم تجربی)
- معرفی رشته علوم تغذیه (کارشناسی تجربی)
- معرفی رشته زیست شناسی – گرایش علوم گیاهی
- معرفی رشته زیست شناسی – گرایش علوم جانوری
- معرفی رشته مدیریت خاص (علوم انسانی)
- معرفی رشته زیست شناسی سلولی و مولکولی – گرایش میکروبیولوژی
- معرفی رشته دندانپزشکی
- معرفی رشته موسیقی (مشترک فنی و حرفه ای)
- معرفی رشته زیست شناسی سلولی و مولکولی – گرایش ژنتیک
- معرفی رشته سرامیک (مشترک فنی و حرفه ای)
- معرفی رشته کاردانی بهداشت حرفه ای (علوم تجربی)
- معرفی رشته صنایع شیمیایی (مشترک فنی و حرفه ای)
- معرفی رشته مددکاری اجتماعی (علوم تجربی)
- معرفی رشته تاسیسات (پسران فنی و حرفه ای)
- معرفی رشته شیمی (علوم تجربی)
- معرفی رشته مهندسی شیمی – فرآیندهای نفت (علوم ریاضی و فنی)
- معرفی رشته مطالعات خانواده (علوم انسانی)
- معرفی رشته بیوتکنولوژی (کارشناسی، کارشناسی ارشد، دکترا)
- معرفی رشته فقه و اصول اسلامی (علوم انسانی)
- معرفی رشته علوم قرآن و حدیث (علوم انسانی)
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

معرفی رشته دندانپزشکی
هدف :
دندانپزشک به تشخیص و درمان بیماریهای دهان و دندان میپردازد و از همینرو شاید بهتر باشد که عنوان این رشته را دهانپزشکی گذاشت.در گذشته دندانپزشکی را مساوی با دندانسازی میدانستند. اما امروزه دندانسازی تنها بخشی از دندانپزشکی است. رشته دندانپزشکی در مقطع دکترای عمومی نحوه رعایت بهداشت، پیشگیری و درمان بیماریهای دهان و دندان را آموزش میدهد. دندانپزشکی یک علم تخصصی است که سلامت دهان و دندان را به عنوان عضوی مهم در سلامت جسم و روح، زیبایی و ادا کردن کلمات تامین میکند. همچنین به یاری این علم میتوان بسیاری از بیماریها را در مراحل اولیه شناخت و از پیشرفت آن جلوگیری نمود.
ماهیت :
این مقطع دارای دو دوره مجزای ۲ و ۴ ساله است. که در ۲ سال اول دانشجویان واحدهای علوم پایه مثل بیوشیمی، آناتومی، بافتشناسی، فیزیولوژی، ژنتیک، میکروبشناسی و ایمنیشناسی را میگذرانند و بعد از ۲ سال وارد دوره تخصصی دندانپزشکی شده و دروس اختصاصی خود را در زمینه آسیبشناسی فک و دهان، ارتودنسی، اندودنتیکس، پروتزهای ثابت و اکلوژن، پروتزهای متحرک و فک و صورت ، پریودنتولوژی، ترمیمی و مواد دندانی، بیماریهای دهان و دندان، جراحی دهان و فک و صورت، دندانپزشکی کودکان و رادیولوژی دهان و فک و صورت میگذرانند. و در نهایت میتوانند بیماریهای دهان و دندان را تشخیص داده و در حد یک دندانپزشک عمومی نسبت به درمان آنها اقدام کنند.
عدهای دندانپزشکی را با کار عملی و تکنیکی صرف، یکی میدانند در حالی که اگر دانشجوی دندانپزشکی تنها فن و تکنیک این رشته را فراگرفته اما در علوم پایه ضعیف باشد، در نهایت یک دندانساز خواهد شد یعنی چنین فردی کار روی دندان را فراگرفته است اما از علم پزشکی بینصیب میباشد.
آینده شغلی ، بازار کار، درآمد:
امروزه در کشور ما نزدیک به ۱۲ هزار دندانپزشک وجود دارد و از سوی دیگر سالانه ۱۸ دانشکده دندانپزشکی دولتی و خصوصی موجود در کشور بیش از ۱۰۰۰ دندانپزشک تربیت میکنند. حال سوال اینجاست که آیا برای این تعداد فارغالتحصیل رشته دندانپزشکی فرصتهای کاری وجود دارد؟
دکتر افشار در پاسخ به این سوال میگوید:
امروزه در کشور ما فرصتهای شغلی برای دندانپزشکان جوان به دو دلیل عمده محدودتر شده است که یکی از این دلایل پیشرفت بهداشت در کشور ماست. یعنی خوشبختانه کشور ما نیز مانند سایر کشورهای جهان در جهت پیشگیری و اهداف بهداشتی حرکت کرده و بسیاری از بیماریها را مهار و کنترل کرده است. در نتیجه مردم کمتر به پزشکان و دندانپزشکان مراجعه میکنند. از سوی دیگر در چند سال اخیر رشد پزشکان و دندانپزشکان نسبت به نرخ رشد جمعیت افزایش یافته است. برای مثال اگر تا ۲۰ سال قبل به ازای هر ۲۵ هزار نفر یک دندانپزشک وجود داشت حال به ازای هر ۵ یا ۶ هزار نفر یک دندانپزشک وجود دارد. البته ذکر عوامل فوق به معنای آن نیست که هیچ فرصت شغلی برای دندانپزشکان جوان وجود ندارد بلکه در بسیاری از شهرستانهای کشور، ما هنوز شاهد کمبود دندانپزشک هستیم. یعنی در حالی که در بعضی از نقاط کشور به ازای هر ۲ هزار نفر یک دندانپزشک داریم، در نقاط محروم کشورمان به ازای هر ۱۰۰ هزار نفر یک دندانپزشک وجود دارد.
دکتر کوثری نیز ضمن تایید موارد فوق میگوید:
مطمینا با پیشرفت بهداشت دهان و دندان، فرصتهای شغلی یک دندانپزشک عمومی کاهش پیدا کرده است و البته افزایش تعداد دندانپزشکان جوان بیکار تنها مشکل ایران نیست چون طبق بررسیها و پیشبینیهای جوامع علمی خارج از کشور، در سال ۲۰۳۰ میلادی بهداشت دهان و دندان مردم به اندازهای خوب خواهد بود که دندانپزشکی عمومی به بخشی از پزشکی عمومی برخواهد گشت و رشته دندانپزشکی تنها جنبه تخصصی پیدا میکند.
تواناییهای مورد نیاز و قابل توصیه :
همانطور که در قسمتهای قبل اشاره شد، عدم تسلط بر علوم پایه و زبان انگلیسی، دانشجو را از مقولات علمی دور میکند و صرفا به او توانایی انجام کارهای عملی این رشته را میدهد.
هرآنچه که یک دانشآموز در درس زیستشناسی دوره دبیرستان خود فرا میگیرد به نحوی به رشته دندانپزشکی ارتباط دارد بخصوص دو بخش فیزیولوژی و آسیبشناسی که دانشجویان دندانپزشکی در دو سال اول تحصیل خود با وسعت و عمق بیشتری نسبت به دوره دبیرستان مطالعه میکنند. همچنین دانشجوی این رشته باید از دستهایی ماهر و توانمند برخوردار باشد چون بسیاری از کارهای دندانپزشکی از تراش دندان گرفته تا بازسازی دندان نیاز به دستهایی هنرمند و توانا دارد تا بتوان به نحو احسن کارهای ظریف دندانپزشکی را انجام داد.
برخورداری از سلامت کامل جسمی و روانی و قابلیت انجام کارهای بسیار دقیق علمی، عملی، کلینیکی برای داوطلبان این رشته بسیار ضروری است. خلاقیت و مهارت در کار دست و همچنین برخورداری از خلاقیت و دید هنری، دانشجو را در انجام کارهای عملی این رشته و انجام مهارتهای لازم در پیاده کردن آموختههای آن، کمک بسیار میکند.
وضعیت ادامه تحصیل در مقاطع بالاتر:
امکان ادامه تحصیل فوق دکترا در رشتههای مختلف دندانپزشکی در ایران وجود دارد.
تعداد وعناوین واحدهای اصلی و اختصاصی:
طول دوره دندانپزشکی پنج سال است و درسهای آن در سه بخش : عمومی ، پایه و اختصاصی برنامهریزی شده است که از لحاظ نحوه تعلیم و تدریس، به درسهای نظری ، عملی نظری، عملی تقسیم میشود.
این دوره شامل دو مرحله است:
مرحله اول (۵/۱ سال) : در این مرحله دانشجویان درسهای نظری و عملی علوم پایه و عمومی را در دانشگاه (کلاس و آزمایشگاه) میگذرانند.
مرحله دوم (۵/۳ سال) : در این مرحله دانشجویان درسهای تخصصی را در دانشگاه (کلاس و بخشهای کلینیکی) فرا میگیرند و به منظور برخورداری از کارایی آموزشی- درمانی، بیشتر این دوره تحصیلی را در بخشهای کلینیکی دانشکده و بیمارستانهای وابسته به ارایه خدمات بهداشتی و درمانی میپردازند؛ لازم به تذکر است که گذراندن درسهای پایه برای ورود به دوره کلینیکی (مرحله دوم) ضروری است.
نظام آموزشی مطابق آییننامه مصوب شورای عالی برنامهریزی است و هر واحد درس نظری ۱۷ ساعت و هر واحد درس عملی ۳۴ ساعت است. کل واحدهای درسی این دوره ۲۰۳ واحد است.
درسهای پایه
درس های پایه به درسهایی گفته میشوند که زمینهساز ورود دانشجو به درسهای اصلی و تخصصی و فراگیری آنهایند. در این رشته درسهای پایه جمعا به تعداد ۴۳ واحد درسی است که عبارتند از: فیزیک پزشکی ، بیوشیمی ، بافتشناسی انسانی، جنینشناسی، تشریح ، ژنتیک انسانی، میکروبشناسی، ایمنی شناسی، فیزیولوژی، روانشناسی عمومی، آسیبشناسی عمومی.
درسهای اختصاصی
درسهای تخصصی به درسهایی گفته میشود که اطلاعات و آگاهیهای لازم را درباره رشته تخصصی به دانشجو داده، او را با مفاهیم تخصصی و عمده رشته مورد نظر آشنا میکند و آموزشهای لازم را به او میدهند.
در رشته دندانپزشکی درسهای تخصصی عبارتند از: کالبدشناسی و مرفولوژی دندان، زبان خارجی اختصاصی، جنین و بافتشناسی فک و دهان ، آسیبشناسی دهان، ارتودنسی، اندودنتیکس، بیماریهای دهان و تشخیص ، بیولوژی دهان، پریودنتولوژی، دندانپزشکی ترمیمی(پروتز متحرک پارسیل، پروتز ثابت ، پروتز کامل) جراحی دهان و فک و صورت ، دندانپزشکی کودکان، رادیولوژی دهان ، گوش و حلق و بینی ، نظام پزشکی و طب قانونی، بهداشت عمومی و اکولوژی ، بهداشت محیط زیست ، دندانپزشکی مجتمعی ، بیماریهای روانی ، بیماریهای درونی، فارماکولوژی ، بهداشت دهان و تغذیه و ندانپزشکی پیشگیری مواد دندانی و پایاننامه (رساله).
دانشجویان در سال چهارم با تایید استاد راهنما، موضوعی را برای پایاننامه انتخاب وراجع به آن تحقیقاتی را آغاز مینمایند، ولی واحد پایاننامه در سال آخر محاسبه خواهد گردید که در آن زمان دانشجو پایاننامه را به هیات داوران منتخب ارایه و از آن دفاع مینماید.
خلاصهای از مطالب مطرح شده بعضی از درسهای تخصصی الزامی:
اندودنتیکس: مطالب این درس شامل بررسی اتیولوژی، تشخیص، پیشگیری و درمان بیماریهای پالپی و بافتهای نگهدارنده دندانناشی از ضایعات پالپ به منظور حفظ سلامت و نگهداری دندانهای طبیعی است.
بیماریهای دهان و تشخیص : در درس بیماریهای دهان و تشخیص، به شناسایی ، تشخیص کلینیکی و پاراکلینیکی ضایعات حفره دهان و درمان ضایعات مخاطی آن و ارتباط آن با سایر بیماریهای بدن پرداخته میشود.
پروتزهای دندانی: در این درس در ارتباط با مسایل ترمیمی و بازسازی دستگاه جونده (دندانها و ساختمان مجاور کناری صورت) از طریق پروتزهای ثابت، متحرک (پارسیل و کامل) و فک و صورت بحث میشود. همچنین مسایل مربوط به اصول اکلوژن در این رشته مورد تدریس علمی عملی قرار میگیرد.
رادیولوژی: درس رادیولوژی یکی از درسهای دندانپزشکی و از علوم اساسی جهت دستیابی و شناسایی حالات طبیعی و غیرطبیعی استخوان فکها و دندانها میباشد.
دندانپزشکی کودکان: درس دندانپزشکی کودکان، قسمتی از درسهای دندانپزشکی است که شامل : تشخیص، پیشگیری و درمان بیماری دهان و دندان کودکان، معلولان و معلولان ذهنی و شناسایی رابطه آن با سلامت عمومی آنها میباشد.
دندانپزشکی ترمیمی : این درس شامل بررسی اتیولوژی ، تشخیص ، پیشگیری و درمان و ترمیم ضایعات بافتهای سخت دندانی به منظور حفظ سلامت و زیبایی دندانهای طبیعی و بافتهای نگهدارنده آنهاست.
رشته های مشابه و نزدیک به این رشته :
وجوه مشترک علمی وسیعی که این رشته با رشته پزشکی دارد، به دندانپزشک این مهارت را میدهد تا با شناخت همه جانبه ساختمان بدن و فیزیوپاتولوژی آن خدمات و درمانهای لازم را در راستای تخصصی خود ارایه دهد.
وضعیت نیاز کشور به این رشته در حال حاضر :
اگرچه اهمیت رشته دندانپزشکی در شهرهای بزرگ و متوسط تا حدود زیادی روشن است، اما متاسفانه هنوز این رشته نتوانسته است ارزش والای خود را در شهرهای کوچک و روستاها، آنچنان که باید نشان دهد. گرایش روزافزون داوطلبان به این رشته و مراجعه رو به افزایش شهروندان به شاغلان این حرفه ، میتواند اهمیت قابل ملاحظه و نیاز به متخصصان را در این رشته ، حتی در مقایسه با سایر رشتههای پزشکی به وضوح نشان دهد.
نکات تکمیلی :
اما تحصیل در این رشته خالی از مشکل نیست . دکتر صنوبری نیز در مورد دشواریها و مشکلات این رشته میگوید:
دندانپزشکی حرفهای است که با کارهای عملی بر روی بیمار همراه است، بنابراین امکان انتقال بیماریهای عفونی مثل هپاتیت یا ایدز از بیمار به پزشک بسیار زیاد است و دندانپزشکان باید همواره به اصول کنترل عفونت توجه داشته باشند چون یک کوتاهی یا اشتباه میتواند برای آنها عواقب ناخوشایندی داشته باشد. همچنین یک دندانپزشک باید بطور مرتب نرمش و ورزش کند تا دچار کمردرد و پادرد مزمن نگردد.
در همین رابطه بخوانید:
- معرفی رشته کاردانی بهداشت حرفه ای (علوم تجربی)
- معرفی رشته فیزیوتراپی
- معرفی رشته کودک یاری (دختران فنی و حرفه ای)
- معرفی رشته داروسازی
- معرفی رشته موسیقی (مشترک فنی و حرفه ای)
- معرفی رشته زیست شناسی سلولی و مولکولی – گرایش میکروبیولوژی
- معرفی رشته علوم تغذیه (کارشناسی تجربی)
- معرفی رشته گیاه پزشکی (علوم تجربی)
- معرفی رشته الکترونیک (مشترک فنی و حرفه ای)
- معرفی رشته مهندسی برق کنترل (علوم ریاضی و فنی)
- معرفی رشته طراحی دوخت (دختران فنی و حرفه ای)
- معرفی رشته زیست شناسی سلولی و مولکولی – گرایش ژنتیک
- معرفی رشته پزشکی (علوم تجربی)
- معرفی رشته مهندسی پزشکی (کارشناسی)
- معرفی رشته مطالعات خانواده (علوم انسانی)
- معرفی رشته گیاهان دارویی (علوم تجربی)
- معرفی رشته تربیت بدنی (مشترک فنی و حرفه ای)
- معرفی رشته کاربرد کامپیوتر (علوم ریاضی و فنی)
- معرفی رشته روابط سیاسی (علوم انسانی)
- معرفی رشته زیست شناسی – گرایش علوم جانوری
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

|
||||||||||
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

|
||||||||||||||||
|
||||||||||||||||
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

معرفی رشته هوشبری (علوم تجربی)
مقدمه
لطف یک هوشبر در حق بیمار موقعی آشکار
میشود که ما در حالت بیداری سوزنی به دستمان فرو میرود
رشته هوشبری هدفش تربیت افرادی است که به عنوان دستیار یک متخصص بیهوشی در
طول دوره این رشته حداقل ۲ سال است و دروس این رشته به صورت
نظری عملی و کارآموزی در بیمارستانها عرضه میشود.بخش هوشبری اتاق عمل مشغول کار شوند در حال حاضر امکان ادامه تحصیل طی ضوابطی در دوره کارشناسی ناپیوسته پرستاری
فراهم میباشد.
ارائه پیشنهاد
درسهای رشته
| ردیف | نام درس |
|---|---|
| ۱ | جمعیت شناسی |
| ۲ | آناتومی |
| ۳ | اصطلاحات هوشبری |
| ۴ | اصول پرستاری |
| ۵ | اصول مراقبت های ویژه |
| ۶ | بیماری شناسی |
| ۷ | تربیت بدنی |
| ۸ | تنظیم خانواده |
| ۹ | رفتار در اتاق عمل |
| ۱۰ | روش احیاء قلبی و ریوی |
| ۱۱ | روش بی هوشی ۱و ۲ و ۳ و ۴ |
| ۱۲ | زبان عمومی |
| ۱۳ | فارسی عمومی |
| ۱۴ | فورماکولوژی ۱ و ۲ |
| ۱۵ | فیزیولوژی ۱و ۲ |
| ۱۶ | فیزیک |
| ۱۷ | کارآموزی در عرصه |
| ۱۸ | معارف اسلامی ۱ |
| ۱۹ | معرفی بیمار |
| ۲۰ | میکروب شناسی |
صنعت و بازار کار
رشته هوشبری در هر مقطعی که باشد محل کارش مراکز درمانی
است. هوشبری یکی از حلقه های تکمیل کننده تیم درمانی است که جهت بهبود بخشیدن
به شخص بیمار در مرکز درمانی حضور دارد.
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

علم بی هوشی، علمی جوان است که قدمت آن به حدود ۱۶۰ سال می رسد؛ هرچند دانشمندان و محققان بسیاری، قبل از این زمان، مقدمات و علوم پایه ارزشمندی را فراهم آوردند تا بر پایه آنها علم و هنر بی هوشی بنا گردد....
نقطه شروع بی هوشی را می توان به نمایش اثر «اتر» توسط مورتن در سال ۱۸۴۶ میلادی نسبت داد. البته نظرات درباره اینکه چه کسی بی هوشی استنشاقی را ابداع کرده، متفاوت است. در سال ۱۸۴۴ یعنی دو سال قبل از آنکه ویلیام مورتن، اثر هوشبری گاز «اتر» را به نمایش عمومی بگذارد، آقای گاردنر کولتن اثرات بی دردی گاز N۲O را به نمایش گذاشته بود. در همان سال (۱۸۴۴) نیز معلم مورتن، یعنی هوراس ولز با گاز N۲O به کشیدن دندان بیماران خود پرداخت و تجربه موفقیت آمیزی را کسب کرد. ولی ویلیام مورتن، کسی است که با پیشنهاد چارلز جکسون شیمی دان، در یک نمایش عمومی در بیمارستان ماساچوست دانشکده هاروارد در تاریخ ۱۶ اکتبر ۱۸۴۶ اثرات معجزه آسای هوشبری «اتر» را در معرض دید همگان قرار داد و از همان سال تغییری واقعی در شیوه بی هوشی بیماران مطرح گردید. نام «Anesthesio» که شاید مفهومی پیچیده تر و گسترده تر از معادل فارسی آن یعنی «بی هوشی» را دربرداشته باشد، توسط اولیور هولمز به مورتن پیشنهاد شد و از همان زمان به کار رفت.
● رد پای بیهوشی در شاهنامه
لازم به ذکر است که در کتاب شاهنامه فردوسی، به داستان تولد قهرمان ملی ایران، رستم، به طریق «رستم زاد» (که سال ها بعد این روش به نام «سزارین» شهرت یافت) اشاره شده است. در آن زمان پزشکان ایران زمین می دانستند که با خورانیدن داروی بی هوشی، رودابه همسر زال را مست و مدهوش کنند و آن گاه دست به کار تولد رستم شوند: «بیاورد یک خنجر آبگون/ یکی مرد بینادل پرفسون/ شکافید بی رنج، پهلوی ماه/ بتابید مر بچه را سر ز راه/ چنان بی گزندش برون آورید/ که کس در جهان این شگفتی ندید» در داستان بیژن و منیژه نیز به فرآیند «هوشبری» اشاره شده است: «بفرمود تا داروی هوش بر/ پرستنده آمیخت با نوش بر»
بعد از گاز اتربعد از گاز اتر، هوشبرهای استنشاقی سیر تکاملی سریعی را طی کردند. در این سیر، گازهای دیگری نیز برای مدت قابل ملاحظه ای وارد عرصه بالینی گردیدند از جمله کلروفرم، سیکلوپروپان، تری کلرواتیلن و ... که به دلیل مشکلات پیش آمده جای خود را به گازهای مناسب تر دادند. از حدود سال ۱۹۵۰ ساخت گازهای جدید هوشبر (حاوی مولکول فلور) آغاز گردید که تا به امروز نیز ادامه دارد و شاهد پیشرفت های روزافزون در صنعت تولید این نوع هوشبرها هستیم. از جمله مضرات این دسته جدید گازهای هوشبر، احتمال ایجاد زردی (هپاتیت) و صدمه کبد بود که با تولید گازهای جدیدتر این خطر نیز به حداقل رسیده است.
در بی هوشی نوین، گازهای هوشبر بخشی از داروهایی هستند که یک متخصص بی هوشی از آنها بهره می گیرد. انواع داروهای وریدی از جمله داروهای مخدر، خواب آور، شل کننده عضلانی، محرک های قلبی عروقی، ضداضطراب ... به صورت روزمره توسط متخصصان بی هوشی به کار می رود که هر کدام تاریخچه مربوط به خود را دارد. طبق شواهد موجود به نظر می رسد قرن ها قبل، برای انجام اعمال جراحی از شیوه های مختلفی برای از بین بردن درد در بیماران استفاده می کردند. به نظر می رسد «تریاک» اولین دارویی بوده است که در این راستا مورد استفاده قرار گرفته است. امروزه نیز از این ترکیبات صناعی و نیمه صناعی آن برای کاهش درد بیماران استفاده می گردد. با کشف خوا ب آورها از جمله «باربیتورات»ها در سال ۱۸۹۶ بی هوشی وارد مرحله جدیدی شد. از سال ۱۹۳۴ خواب آور فوق سریع «تیونپتال سدیم» کشف و وارد عرصه بالین شد. این دارو که در عرض ۱۳ ثانیه (زمان یک دوره گردش خون از بازو به مغز) بیمار را به خواب می برد، به طور روزمره ای در شروع بی هوشی به کار می رود.
● تولد تخصص بی هوشی
تخصص بی هوشی که توسط دکتر جان اسنو در حدود سال ۱۸۵۰ به عنوان یک تخصص در عرصه علم طب مطرح گردید، توانست به بسیاری از رویاهای بشر از جمله جراحی های طولانی و بزرگ مثل جراحی قفسه سینه و قلب جامه عمل بپوشاند. این تخصص نه تنها به داروهای گوناگون، جهت هوشبری بیمار بسنده نکرده است، بلکه با گسترش سریع خود، وادی های گسترده تری را نیز دربرگرفته است. از جمله این عرصه ها می توان به اختراع دستگاه های جدید تنفسی، پایش های گوناگون که در بخش های مراقبت های ویژه صورت می پذیرد و یا روش های مختلف که برای بی حسی های موضعی، منطقه ای و یا کاهش دردهای حاد و مزمن استفاده می شود، اشاره کرد. اثر بی حسی موضعی برخی داروها از جمله کوکایین از حدود سال ۱۸۸۰ در بالین به کار رفته است. از این زمان پزشکان به صورت گسترده تری از مواد بی حسی موضعی در بلوک اعصاب محیطی، بلوک در سطح نخاع و خارج نخاع استفاده کردند. این فرآیند امروزه آنچنان گسترش یافته است که دانش پژوهان علم بی هوشی به صورت «فوق تخصصی» در رشته «تسکین درد» به ادامه تحصیل می پردازند تا با شناسایی بهتر راه های انتقال و تجزیه تحلیل فرآیند درد به بیماران دچار دردهای حاد و مزمن و صعب العلاج از جمله دردهای سرطانی کمک کنند.
با ابداع روش لوله گذاری داخل نای و تنفس دستی با فشار مثبت به وسیله کیسه آمبو که هر ۸ ساعت به وسیله یک دانشجوی پزشکی در دانشگاه کپنهاک صورت گرفت، میزان مرگ و میر از ۹۰ درصد به ۲۰ درصد کاهش یافت. این روش، در حقیقت پایه اولین واحد مراقبت های ویژه و بحرانی را در دنیا بنا نهاد. از آن پس دستگاه های تنفس مصنوعی که با روش فشار مثبت کار می کنند، با پیشرفت های روزافزونی وارد عرصه طب شدند و در بخش مراقبت های ویژه، بخش های تنفسی و حمل و نقل بیماران به کار رفت. متخصصان بی هوشی و تعدادی از همکاران سایر تخصص ها از جمله متخصصان ریه، که تمایل دارند به خدمت رسانی و درمان بیماران دچار وضعیت بحرانی بپردازند، با مطالعه جزییات تهویه و دستگاه های تنفسی مصنوعی و اندازه گیری و پایش کمی و کیفی عملکرد دستگاه گردش خون می توانند به اخذ درجه فوق تخصصی در رشته «مراقبت های ویژه» نایل آیند. به علاوه باید دانست که رشته بی هوشی با پیشرفت روزافزون خود، به دلیل تخصصی شدن مطالعات علمی در هر یک از زیرشاخه های آن، دارای فوق تخصص های گوناگونی از جمله: مراقبت های ویژه، تسکین درد مزمن و حاد، بی هوشی در جراحی قلب، بی هوشی در جراحی اعصاب، بی هوشی در جراحی اطفال و بی هوشی در جراحی زنان و زایمان شده است تا متخصصان در این علم بتوانند به ارایه خدمات در سطح عالی تر بپردازند
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

مقاله پزشکی علم هوشبری(بیهوشی)/ تخصصی هوشیار در نجات جان بیماران
علم هوشبری(بیهوشی)/ تخصصی هوشیار در نجات جان بیماران
160سال قبل وقتی جان مورتون بیمارش را با تکه پارچه آغشته به اتر، از دردهای جانکاه اعمال جراحی آسوده کرد نخستین مبنا و پایه علمی و رسمی ورود این علم به عرصه دانش پزشکی و سلامت بود.
زیرا پیش از آن هم این بحث نه به صورت علمی که به طور غیر رسمی مطرح بود و حتی سابقه آن به اساطیر و تاریخ میرسد چنانکه رد پای دانش بیهوشی را در اشعار و داستانهای افسانهای که دور از واقعیتهای جامعه هم نیست مییابیم.
البته امروز همچنان الکل در مواردی بهصورت تزریق داخل وریدی(سرم الکلی) در بیهوشی کاربرد دارد.
در واقع بیهوشی یا صحیح تر آن همان هوشبری سابقهای دیرینه دارد، در قرون وسطی با کشف تریاک و بعدها با استخراج مرفین (از مرفوس ربالنوع خواب گرفته شده)، پزشکان در اعمال جراحی برای کاهش درد و یا بیحسی و بیهوشی بیمار به سمت استفاده از آن رفتند.
آن روزها این مواد چنان جا افتاده بود که به گفته یکی از پزشکان قرون وسطی به نام "، Sidenheimاگر تریاک و فراوردههای آن از پزشکی حذف میشد دارویی در پزشکی نمیماند".
اما اینها انواع ابتدایی و شاید غیر رسمی و تاریخی از آنچه که امروز به عنوان تخصص بیهوشی مطرح است و نقش محوری در اعمال جراحی و ارتقای کیفیت زندگی بیمار دارد میباشد.
شاید نخستین باری که به طور رسمی فرآیند بیهوشی بر روی یک بیمار انجام شد 160سال قبل حوالی سال 1846بود که ویلیام مورتون با استفاده از اتر و به صورت استنشاقی بیمار خود را برای جراحی بیهوش کرد.
در فاصله این 160سال رشته بیهوشی که امروز روشهای متنوعی دارد میتوان یکی از تخصصهایی دانست که سرعت تحول آن در میان شاخههای مختلف علوم پزشکی بسیار زیاد و در رده همان چند رشته اول قرار میگیرد.
اهمیت و تحولات این رشته به حدی است که اگر روزگاری خود پزشک ، پرستار ، بهیار ، مستخدم و هر کس دیگر انجام میشد ،امروز انجام این امر جز با حضور فردی متخصص ،دانش آموخته و در واقع متخصصی هوشیار و دستگاهها و ابزار بسیار پیچیده و حساس با ضرایب دقت بسیار بالا ممکن نیست که غیر آن جان بیمار به خطر میافتد.
آن روزها مریض را با چکاندن قطره قطره اتر بیهوش میکردند در حالی که دست و پای بیمار را در بند و زنجیر کرده و به چارمیخ میکشیدند تا مبادا در حین عمل دارو بیاثر شده و بیمار تحرک داشته باشد.
این شرایط خود موجب ترس شدید از عمل جراحی در میان مردم شد چنانکه بیمار با ورود به اتاق عمل به قول خودمان "اشهدش" را میخواند و هنوز هم اثار آن ترس را در جامعه میتوان دید.
حال آنکه این روزها زمان دقیق بیهوشی بیمار هم با دادن دوز مشخصی از دارو تعیین میشود و جزییترین اعمال حیاتی بیمار در حین عمل با دستگاههای حساس و دقیق روز اندازهگیری و کنترل میشود.
شاید که نه، به طور قطعی یکی از مهمترین عللی که موجب این رشد سریع در این رشته شده، تاثیر شگرف دانش هوشبری بر روی نجات انسانها و نیز کیفیت زندگی انسان در این مدت کوتاه بوده است.
بسیاری معتقدند : باید پزشکان هوشبری را" "Rescue Physiciansیعنی نجاتدهندگان جان انسانها نام نهاد و به راستی که رشته بیهوشی ضمن حفظ حیات بیمار، ارتقای کیفیت زندگی او را نیز در پی دارد.
در واقع بر این مبنا تردیدی نیست که این رشته با همان سرعتی که تا کنون پیش آمده است در سالهای آینده نیز به پیش خواهد رفت.
امروز دامنه عملکرد بیهوشی،بسیار فراتر از اتاق عمل و جراحی میباشد چنانکه امروز در نخستین و اصلیترین نگاه، مراقبتهای پیش از عمل توسط متخصص بیهوشی از اولویت برخوردار است.
چنانکه بورد بیهوشی آمریکا در آخرین تعریف خود از رشته بیهوشی وظایف اصلی آن را ارزیابی، مشاوره و آمادهسازی بیمار برای انجام بیهوشی، رهایی بخشیدن بیمار از درد ،پیشگیری از آن هنگام فرآیندهای تشخیصی درمانی ، جراحی ، پیش و پس از آن عنوان میکند.
پایش و ثابت نگهداشتن فیزیولوژی طبیعی بدن در حین عمل جراحی،مدیریت بیماران بحرانی،تشخیص و درمان دردهای حاد و مزمن و سرطانی،مدیریت بالینی و آموزش احیا قلبی، ریوی،ارزیابی عملکرد تنفسی و اجرای درمانهای تنفسی هدایت تحقیقات بالینی، نظارت آموزش از دیگر وظایف متخصصین بیهوشی است.
همچنین ارزیابی عملکرد پرسنل پزشکی ، پیراپزشکی حین انجام مراقبتهای جراحی، مشارکت در مدیریت نظامهای مشاوره دانشکدههای پزشکی هم از دیگر مواردی است که در این تعریف برای متخصص بیهوشی عنوان شده است.
در این میان کارشناسان این حوزه معتقدند مهمترین حوزههایی که رشته بیهوشی هم اینک در آنها به فعالیت میپردازد،ارزیابی قبل از عمل بیماران و غربالگری آنهاطی دوره قبل از عمل جراحی است که نه تنها مشکلات زمینهای بیمار را در مسیر انجام جراحی و تحمل بیهوشی آشکار میکند که موجب میشود آموزش بیمار در برطرف کردن درد پس از عمل به خوبی انجام شود.
چنانکه رییس انجمن بیهوشی خراسان رضوی معتقد است : این امر موجب میشود از سویی مشکلاتی که بیمار به طور زمینهای داشته کشف شود و برای درمان آنها طی زندگی روزمره بیمار نیز اقدامات مرتبط با آنها صورت پذیرد.
دکتر محمد عاشوری افزود:ارزیابی قبل از عمل همواره با کاهش مخارج درمان بیماران و بهبود پیامدهای بالینی آنها همراه میشود در عین آنکه میزان لغو شدن اعمال جراحی را نیز کاهش داده و رضایت بیشتر بیماران موجب میشود.
با همه اینها ،اتاق عمل همچنان مهمترین عرصهفعالیت متخصصان بیهوشی است.
به گفته دکتر عاشوری در این میان نقش متخصص بیهوشی در اتاق عمل ، فقط بیهوش کردن بیماران نیست که مدیریت اتاق عمل و بیماران هم از حیطههایی است که حضور متخصص بیهوشی در آن عامل ارتقا کیفیت شان میشود.
وی با بیان اینکه امروز اعمال جراحی به مرور از اتاق عمل به سمت و سوی اعمال جراحی سرپایی پیش میرود گفت : از جمله علل اصلی و مهم بروز این امر در کنار تغییرات ساختاری اقتصاد، نظام سلامت و تکنولوژی نوین ، داروهای نوین بیهوشی است که باعث ارتقای سریع و سپس بهبود سریع میشود.
او پیدایش روشهای جدید بیهوشی که حالت تهاجمی بسیار کمتری دارند و در نهایت درخواستهای بیماران را از دیگر علل میداند با این همه معتقد است :
آنچه بیش از همه رویکرد جراحی سرپایی را حفظ کرده چیزی جز کاربرد روشهای بیهوشی سالم و مطمئن نبوده است.
دکتر هاشم راد هم یکی دیگر از متخصصان بیهوشی و دانشیار دانشگاه علوم پزشکی مشهد هم انجام بیهوشی خارج از اتاق عمل که طی سالهای اخیر بیش از هر زمان انجام میشود و روند آن رو به افزایش است چون ،IVFدرمان الکتروشوک ، کاردیوورژن ، مراکز ، MRIمراکز نورو رادیولوژی اینترنشنالو مانند آن از دیگر حوزههای کاری متخصصان بیهوشی دانست.
وی PACUرا از بخشهای کاری متخصصان بیهوشی عنوان کرد که تا کنون در بسیاری مراکز مظلوم واقع شده است.
او نقش این بخش را بسیار مهم خواند و گفت:وجود این بخش موجب میشود بسیاری از بیماران پس از اتمام عمل جراحی و بستری موقت چند ساعته در PACU نیازی به ICUنداشته باشند.
اما به اعتقاد وی ، برای داشتن بخش PASUمطلوبی باید آن را به عنوان یک بخش مستقل بپذیریم و از پزشک مسوول برخوردار شده و در نهایت با برخورداری از پرسنل و افراد ذی صلاح و آموزش دیده، این بخش ، دارای استانداردهای مخصوص به خود باشد.
دکتر راد در ادامه افزود : علاوه بر اینها متخصصان بیهوشی در بخشهای ویژه مهارت خاصی در زمینه مراقبت از راه هوایی و تنفس مکانیکی دارند.
او اظهار داشت :علاوه بر آن، حمایت از عملکرد سیستم قلب و عروق ، تغذیه ، درمان عفونت، درمان آب الکترولیت،انجام فرآیندهای تشخیصی، پایشهای تهاجمی و مانند آن از زمینههایی است که در عمل ثابت شده بیش از همه توسط متخصص بیهوشی بخش مراقبتهای ویژه به خوبی مدیریت میشود.
به اعتقاد وی، در واقع با روند رو به رشد جراحیهای سرپایی و نیاز تعداد بیشتری از بیماران بستری به مراقبتهای ویژه این قبیل بخشها طی سالهای آینده در بیمارستانها گسترش خواهد یافت و از طرفی باید به این بخش در درمان بیمار توجه ویژهای هم شود.
وی درمان درد را از دیگر زمینههایی ذکر کرد که امروز تعداد زیادی از متخصصان بیهوشی در جهان به آن مشغول هستند.
در حقیقت نقش متخصص بیهوشی در درمان دردهای حاد، مزمن و سندرمهای درد مزمن و در نهایت دردهای ناشی از سرطان آنقدر مهم است که هر جا در این زمینه قدمی برداشته شده نقش مستقیم متخصصان بیهوشی در آن بروز و ظهور دارد.
به اعتقاد کارشناسان در حقیقت درمان درد، علاوه بر اینکه موجب میشود اثرات ناخواسته فیزیولوژیک و پاتوبیولوژیک آن از بین برود سبب میشود کیفیت زندگی که یکی از مهمترین معیارها در سنجش میزان رضایتمندی بیماران است ارتقا یابد.
در واقع نقش و محوریت این دانش و تخصص در علم پزشکی به حدی است که بسیاری توسعه این علم به ویژه جراحی را مدیون توسعه هوشبری میدانند و هیچ کس هم نمیتواند منکر توانمندی این رشته شده و نقش مهم متخصصان بیهوشی را در نظام سلامت کشور نادیده بگیرد.
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

هوشبری
دیباچه: هدف تربیت افراد کارآمدی است که بتوانند در گروههای سه یا چهار نفره به عنوان دستیار یک متخصص بیهوشی، در یک بخش هوشبری انجام وظیفه کنند. دروس این رشته به صورت نظری، عملی و کارآموزی در عرصه است. فارغالتحصیلان هوشبری توانایی شناسایی دستگاههای اندازهگیری گازهای خون و سایر وسایل آزمایشگاهی مربوط به رشته بیهوشی و تنظیم و کاربرد آنها، شناسایی دستگاههای مختلف بیهوشی در اتاق عمل و استریلیزاسیون آنها، بیهوش ساختن بیمار زیر نظر متخصص و مراقبتهای قلبی و تنفسی و بیدار کردن او در پایان عمل، دردشناسی، احیای قلبی، ریوی، و انجام دادن بیحسّیهای ناحیهای و غیره در موارد کلینیکی پرستاری به روش علمی و مراقبت از بیماران بدحال را دارند.
درسهای این رشته در طول تحصیل :
دروس اصلی و تخصصی :
روش بیهوشی، تشریح(آناتومی)، فیزیولوژی، میکروبشناسی و استریلیزاسیون، اصول پرستاری، رفتار در اتاق عمل، فیزیک، داروشناسی(فارماکولوژی)، اصطلاحات عمومی پزشکی و اختصاصی بیهوشی، کارآموزی، معرفی بیمار، بیماریشناسی، کمکهای اولیه و روش احیاء قلبی ریوی، داروشناسی اختصاصی، اصول مراقبتهای ویژه، کارآموزی در عرصه
 نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : یک شنبه 11 ارديبهشت 1390برچسب:, |

|
|
|||||
| سوالات متداول | ||||||
 نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 8 ارديبهشت 1390برچسب:, |
نويسنده : مسعود کاشانی |
تاريخ : پنج شنبه 8 ارديبهشت 1390برچسب:, |

گرانترین ساعتهای جهان
چگونه پولدار شویم- شغل پر در آمد- کسب و کار آسان بدون سرمایه گذاری
گرانترین خودروهای جهان
مارها
مار گرسنه خودش را خورد
سفر کریستیانو رونالدو به ایران
زنبور عسل
بزرگترین کژدم(عقرب)جهان
پشه هاي آنوفل و انتقال مالاريا
مردمان ترک
مردم لر
مردم کرد
مردم بلوچ
اروس بلوچ(عروسی بلوچی)
بــــــــيــر
گویش و زبان مردم بلوچ
بلوچ قبل از اسلام
درخواست ازدواج جن از انسان
جن













